Официальный сайт ОБУЗ Щигровская ЦРБ - лечебно-профилактическая деятельность,новые методы диагностики и лечения больных,бесплатная диспансеризация. Главная
Дифтерия этиология, патогенез, клинические симптомы, диагностика, лечение

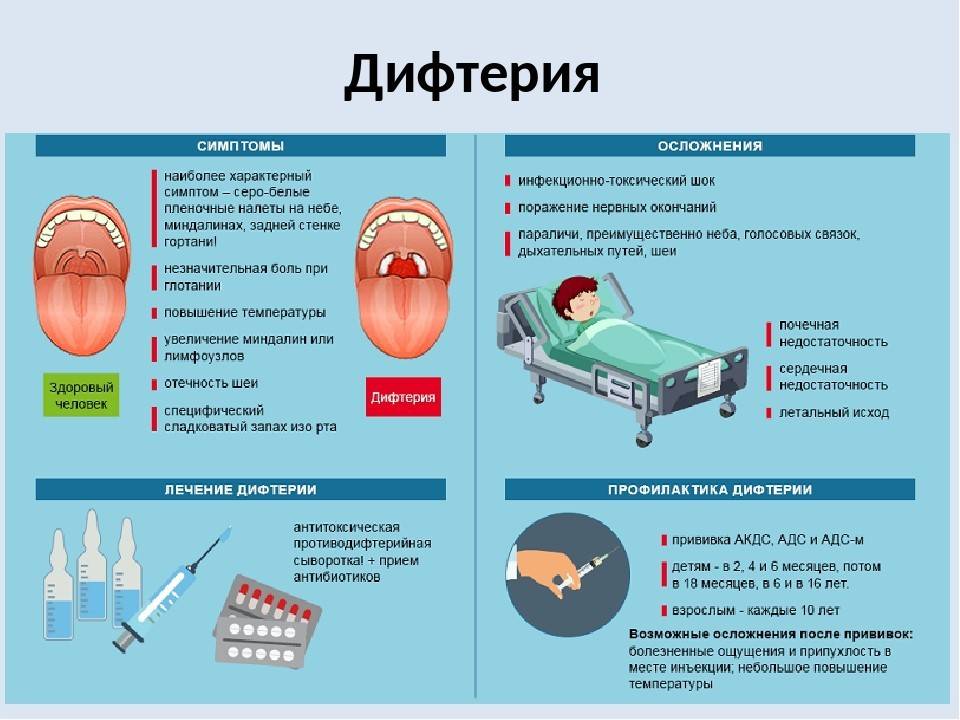
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
- Причины дифтерии
- Классификация
- Симптомы дифтерии
- Дифтерийный круп
- Дифтерия носа
- Дифтерия глаз
- Дифтерия уха, половых органов (анально-генитальная), кожи
Общие сведения
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Причины дифтерии
Дифтерию вызывает Corynebacterium diphtheriae - грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Классификация
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая),
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи),
- дифтерия носа, половых органов, глаз, кожи,
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Симптомы дифтерии
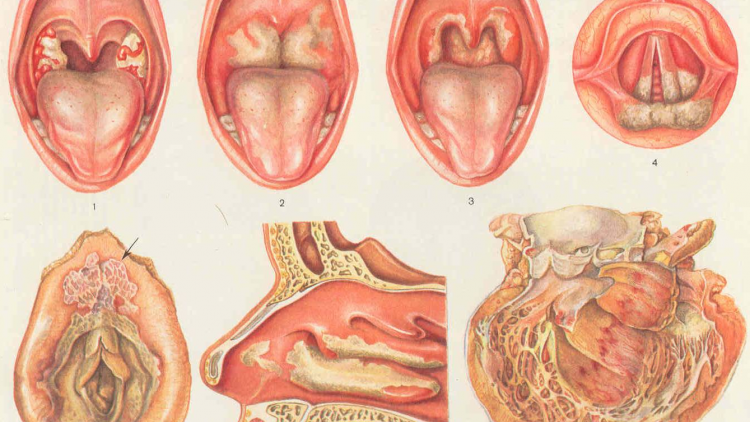
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания – острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах – на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда – в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей - распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (ринофония).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
Дифтерийный круп
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме – задействована трахея, а при нисходящем крупе – бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Дисфоническая стадия характеризуется возникновением грубого «лающего» кашля и прогрессирующей осиплости голоса. Продолжительность этой стадии колеблется от 1-3 дней у детей до недели у взрослых. Затем возникает афония, кашель становится беззвучным – голосовые связки стенозируются. Это состояние может продлиться от нескольких часов и до трех дней. Больные обычно беспокойны, при осмотре отмечают бледность кожных покровов, шумное дыхание. Ввиду затруднения прохождения воздуха могут отмечаться втягивания межреберных пространств во время вдоха.
Стенотическая стадия переходит в асфиксическую – затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
Дифтерия носа
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения – отделяемое из носа серозно-гнойного (иногда – геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Дифтерия глаз
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Дифтерия уха, половых органов (анально-генитальная), кожи
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин – во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры – мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Осложнения
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
Диагностика
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Лечение дифтерии
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости - преднизолона, в некоторых случаях – плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей – трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз и профилактика
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки - благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии - не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
Корь. Симптомы, лечение, профилактика, прививки

КОРЬ
Это заболевание известно на протяжении двух тысячелетий. Его подробное клиническое описание составил арабский врач в IX веке. С XVIII века корь рассматривается как самостоятельное заболевание. Вирусное происхождение заболевания доказали в 1911 г. Вирус кори выделили в 1954 г. Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали в Советском Союзе в 1960 г.
Вирус кори весьма чувствителен к факторам внешней среды - легко разрушается даже при слабом рассеянном свете, при нагревании, в кислой среде, однако хорошо переносит замораживание. При комнатной температуре сохраняет активность около 1-2 суток.
Корь - острое инфекционное заболевание, которое характеризуется высокой температурой (до 40,5°C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Смертность при неосложненных формах кори невысока, однако осложнения бывают часто и могут протекать в тяжелой форме. По частоте они располагаются в следующем порядке: 1) воспаление среднего уха (отит), к нему часто присоединяется мастоидит (воспаление сосцевидного отростка височной кости), 2) бронхопневмония, 3) воспаление шейных лимфоузлов, 4) ларингит, 5) энцефалит.
Специфическое лечение отсутствует, поэтому проводится симптоматическая терапия.
Источник инфекции - больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (за 2 дня до появления первых симптомов) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
Среди известных инфекционных болезней корь – одна из наиболее заразных. По оценкам ученых в допрививочный период к 21-му году жизни 95% городских жителей мира переболевали корью. Передача вируса происходит вместе с микрокапельками слизи из носа, гортани и ротовой полости больного, рассеивающимися при кашле, чихании и разговоре. Воздушно-капельный способ передачи кори является основным, однако заражение может происходить и при вдыхании инфицированной пыли.
Несмотря на нестойкость к воздействию внешней среды известны случаи распространения вируса на значительные расстояния с током воздуха по вентиляционной системе - в холодное время года в одном отдельно взятом здании.
После перенесенного заболевания у выздоровевших сохраняется пожизненный иммунитет, случаи повторной болезни чрезвычайно редки. Большинство «повторных» случаев объясняется тем, что одно из заболеваний было вызвано вирусом краснухи. Дети, родившиеся от перенесших корь матерей, остаются иммунными (невосприимчивыми к болезни) до 4 или даже 6 месяцев, так как в течение этого периода в их крови сохраняются защитные материнские антитела.
Корь — строгий антропоноз, считался классической детской инфекцией, однако в последние годы повсеместно возросла заболеваемость подростков 16—17 лет и взрослых, что делает необходимой профилактику кори в любом возрасте.
До последнего времени в странах, проводящих тотальную вакцинацию против кори, заболевание встречалось в виде единичных случаев при завозе инфекции. В настоящее время в экономически благополучных странах при длительном отсутствии этого заболевания население утратило настороженность к ней. Значительная его часть стала отказываться от вакцинации, и 3 последних года корь широко стала регистрироваться в благополучной Европе.
Этот процесс спровоцировал заносы кори на территорию России.
Профилактика кори
Надежным и эффективным методом профилактики кори является вакцинация. Прививка от кори это, по своей сути, искусственное инфицирование вирусом, но очень ослабленным, в результате которого организм вырабатывает защитный иммунитет. У некоторых детей с 6 по 20 день после прививки могут отмечаться слабые реакции в виде повышения температуры, а иногда появления конъюнктивита и необильной сыпи. Эти симптомы сохраняются 2-3 дня, после чего все благополучно проходит. Не пугайтесь, это вполне возможно и не опасно. Однако на всякий случай, при возникновении каких-либо явлений после прививок обязательно обращайтесь к врачу.
В соответствии с Национальным календарем прививок первую вакцинацию проводят детям в возрасте 12 месяцев, вторую - в возрасте 6 лет. Вакцинация против кори может проводится моновакцинами или тривакциной (корь, краснуха и эпидемический паротит). Эффективность противокоревой вакцины одинакова, независимо от того, какая вакцина применяется. Прививка обеспечивает стойкий защитный эффект.
Живые вакцины не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицированным.
В последние годы, в связи с ухудшение эпидемической ситуации по кори в мире в целом, в нашем календаре появилось дополнение, по которому все взрослые в возрасте до 35 лет, не имеющие сведения о прививках против кори, или имеющие только одну прививку, должны быть привиты таким образом, чтобы иметь в жизни две документально подтвержденные прививки.
Необходимо помнить, что риск заразиться корью высок, а корь – это коварное заболевание, которое может оставить человека, особенно ребенка, инвалидом, или даже привести к смертельному исходу.
Единственное надежное средство профилактики кори – это прививка, сделанная своевременно.
"Паллиативная помощь"
Паллиативная медицинская помощь представляет собой комплекс мероприятий, включающих медицинские вмешательства, мероприятия психологического характера и уход, осуществляемые в целях улучшения качества жизни неизлечимо больных граждан и направленные на облегчение боли, других тяжелых проявлений заболевания.
Паллиативная медицинская помощь включает:
• паллиативную первичную доврачебную медицинскую помощь,
• паллиативную первичную врачебную медицинскую помощь,
• паллиативную специализированную медицинскую помощь.Паллиативная медицинская помощь оказывается в следующих условиях:
• амбулаторно (в условиях, не предусматривающих круглосуточного медицинского наблюдения и лечения), в том числе на дому при вызове медицинского работника и выездными патронажными бригадами,
• стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).Паллиативная медицинская помощь оказывается взрослым с неизлечимыми прогрессирующими заболеваниями или состояниями, а также заболеваниями или состояниями в стадии, когда исчерпаны возможности этиопатогенетического лечения, при наличии медицинских показаний, в том числе:
• различные формы злокачественных новообразований,
• органная недостаточность в стадии декомпенсации, при невозможности достичь ремиссии заболевания или стабилизации состояния пациента,
• хронические прогрессирующие заболевания в терминальной стадии развития,
• тяжелые необратимые последствия нарушений мозгового кровообращения, необходимость проведения симптоматического лечения и обеспечения ухода при оказании медицинской помощи,
• тяжелые необратимые последствия травм. необходимость проведения симптоматического лечения и обеспечения ухода при оказании медицинской помощи,
• дегенеративные заболевания нервной системы на поздних стадиях развития заболевания,
• различные формы деменции, в том числе с болезнью Альцгеймера, в терминальной стадии заболевания,
• социально значимые инфекционные заболевания в терминальной стадии развития, необходимость проведения симптоматического лечения и обеспечения ухода при оказании медицинской помощи.
Паллиативная первичная доврачебная медицинская помощь оказывается фельдшерами, при условии возложения на них функций лечащего врача и иными медицинскими работниками со средним медицинским образованием фельдшерских здравпунктов, фельдшерско-акушерских пунктов, врачебных амбулаторий, иных медицинских организаций, (их структурных подразделений), оказывающих первичную доврачебную медико-санитарную помощь.
Паллиативная первичная врачебная медицинская помощь оказывается врачамитерапевтами, врачами терапевтами-участковыми. врачами общей практики
(семейными врачами), врачами-специалистами медицинских организаций,, оказывающих первичную медико-санитарную помощь, специализированную медицинскую помощь.Паллиативная специализированная медицинская помощь оказывается врачамиспециалистами, занимающими должность врача по паллиативной медицинской помощи, иными врачами-специалистами, медицинскими работниками со средним профессиональным образованием кабинетов паллиативной медицинской помощи взрослым, отделений выездной патронажной паллиативной медицинской помощи взрослым, отделений паллиативной медицинской помощи взрослым, отделений сестринского ухода для взрослых.
Паллиативная медицинская помощь оказывается медицинскими работниками, прошедшими обучение по оказанию такой помощи.
Паллиативная' медицинская помощь оказывается при наличии показаний (медицинского заключения) для оказания паллиативной медицинской помощи (далее -Медицинское заключение). Медицинское заключение взрослым со злокачественными новообразованиями выдают:
• врачи-онкологи при наличии гистологически верифицированного диагноза,
• врачи-терапевты участковые, врачи общей практики (семейные врачи), фельдшера,
врачи-специалисты при наличии заключения врача-онколога о необходимости
проведения симптоматического лечения.Медицинское заключение взрослым (за исключением больных злокачественными новообразованиями при наличии гистологически верифицированного диагноза) выдает врачебная комиссия медицинской организации или консилиум врачей, в которой осуществляется наблюдение и лечение взрослого.
Медицинское заключение вносится в медицинскую документацию пациента. Копия Медицинского заключения направляется в медицинскую организацию, оказывающую первичную медико-санитарную помощь по месту жительства (фактического пребывания) пациента и медицинскую организацию, оказывающую паллиативную первичную (доврачебную и врачебную) медицинскую помощь, а также выдается на руки пациенту или его законному представителю.
При оказании паллиативной медицинской помощи по медицинским показаниям, для купирования хронического болевого синдрома назначение обезболивающих лекарственных препаратов, в том числе наркотических и психотропных лекарственных препаратов, включенных в списки II и III Перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации (далее -Перечень), осуществляется в установленном порядке (Приказ Министерства здравоохранения Российской Федерации от 14 января 2019 г. N 4н "Об утверждении порядка назначения лекарственных препаратов, форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения") осуществляют врачи-специалисты медицинских организаций по месту жительства, имеющих прикрепленное население) - поликлиники, врачебные амбулатории и др.
При оказании паллиативной медицинской помощи в амбулаторных условиях пациенту предоставляются медицинские изделия, предназначенные для поддержания функций органов и систем организма человека, по перечню, утверждаемому Министерством здравоохранения Российской Федерации.
В случае признания пациента, нуждающегося в оказании паллиативной медицинской помощи, инвалидом, предоставление отдельных видов указанных медицинских изделий, включенных в федеральный перечень реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, осуществляется в соответствии Правилами обеспечения инвалидов техническими средствами реабилитации и отдельных категорий граждан из числа ветеранов протезами (кроме зубных протезов), протезно-ортопедическими изделиями.
(Приказ Министерства здравоохранения Российской Федерации, Министерства труда и социальной защиты Российской Федерации от 31.05.2019 № 345н/372н «Об утверждении Положения об организации оказания паллиативной медицинской помощи, включая порядок взаимодействия медицинских организаций, организаций социального обслуживания и общественных объединений, иных некоммерческих Организаций, осуществляющих свою деятельность в сфере охраны здоровья»)
Памятка для гипертоника
- Снижение соли с 10 до 4,5 грамм в сутки снижает артериальное давление (АД) на 4-6 мм рт. ст., что приводит к уменьшению дозировки препарата, улучшению самочувствия. 1 чайная ложка соли без верха – 5 грамм соли.
- Правильное лечение снижает риск развития инсульта на 60%.
- Снижение массы тела на 10 кг приводит к снижению АД на 5-20 мм рт. ст.
- Диета богатая овощами и фруктами, с низким содержанием жира снижает АД на 8-14 мм рт. ст.
- Поддержание регулярной динамической физической нагрузки не менее 30 минут в день без перерыва снижает АД на 4-9 мм рт. ст.
- Прекращение употребления алкоголя снижает АД на 2-4 мм рт. ст.
- Только лечение медикаментами без соблюдения правил здорового образа жизни чаще приводит к инсульту, чем в случае лечения и ведения здорового образа жизни.
- Наступление менопаузы характеризуется нарастанием степени артериальной гипертонии за счет изменения гормонального фона.
- Курение приводит к повышенному потреблению соли за счет изменений во вкусовых рецепторах, как следствие ведет к подъему АД.
- Снижение сахара в крови приводит к снижению АД.
- Снижение памяти, быстроты реакции, умение решать сложные бытовые и производственные вопросы выше не у тех, у кого выше АД, а у тех, у кого гипертоническая болезнь длится дольше.
- Регулярные прогулки на свежем воздухе в вечернее время улучшают сон, АД в ночное время не повышается или повышается не значительно, за счет лучшего питания мозга кислородом.
- Эффект от лечения больше, если в семье муж и жена соблюдают рекомендации по здоровому образу жизни вместе.
- Атеросклероз ведет к сужению просвета сосудов, и АД, даже при лечении, снижается плохо. Необходимо сменить систему питания. Необходимо регулярно контролировать и знать свой холестерин в крови.
- Курение сужает сосуды, способcтвует отложению холестериновых бляшек в сосудах, что ведет к повышению АД. После выкуривания 1 сигареты АД и пульс повышаются на 10-30 единиц.
ОБУЗ «Центр общественного здоровья и медицинской профилактики» 2022 г.
"