Токсоплазмоз - Инфекционные болезни - Справочник MSD Профессиональная версия

Токсоплазмоз

Токсоплазмоз – инфекция, вызываемая Toxoplasma gondii. Симптомы варьируются от их отсутствия или доброкачественного увеличения лимфатических узлов (болезнь, подобная мононуклеозу) до опасного для жизни заболевания центральной нервной системы (ЦНС) и поражения других органов у людей с ослабленным иммунитетом. Энцефалит может развиваться у больных СПИДом и пациентов с низким числом CD4. Ретинохориоидит, приступы и умственная отсталость характерны при врожденной инфекции. Диагноз ставят по серологическим тестам, патогистологии или полимеразной цепной реакции (ПЦР). Лечение чаще всего пириметамином плюс либо сульфадиазин, либо клиндамицин. Кортикостероиды дают одновременно при ретинохориоидите.
Контакт с человеком токсоплазмоза распространен везде, где есть кошки. По оценкам, 11% жителей ≥ 6 лет в США являются серопозитивными, что указывает на то, что они были инфицированы, а в других регионах были инфицированы более 60% некоторых групп населения (см. ЦКЗ: "Эпидемиология и факторы риска" (Centers for Disease Control and Prevention: Epidemiology & Risk Factors). Риск развития серьезного заболевания очень низок за исключением плода, зараженного внутриутробно, и людей, которые есть или стали с сильно ослабленным иммунитетом через СПИД или другой болезни.
Патофизиология токсоплазмоза
T. gondii очень распространена среди птиц и млекопитающих. Этот облигатный внутриклеточный паразит проникает и размножается делением, в виде тахизоитов в цитоплазме любой клетки, содержащей ядро (см. рисунок ). Когда иммунитет хозяина активен, то размножение тахизоитов прекращается и формируются псевдоцисты в тканях, псевдоцисты сохраняются в состоянии покоя в течение многих лет, особенно в головном мозге, глазах и мышцах. Токсоплазмы Toxoplasma в пределах цист называют брадизоиты.
Половое размножение T. gondii происходит только в кишечном тракте кошек, получающиеся в результате ооцисты выходят с экскрементами, остаются заразными во влажной почве в течение многих месяцев.
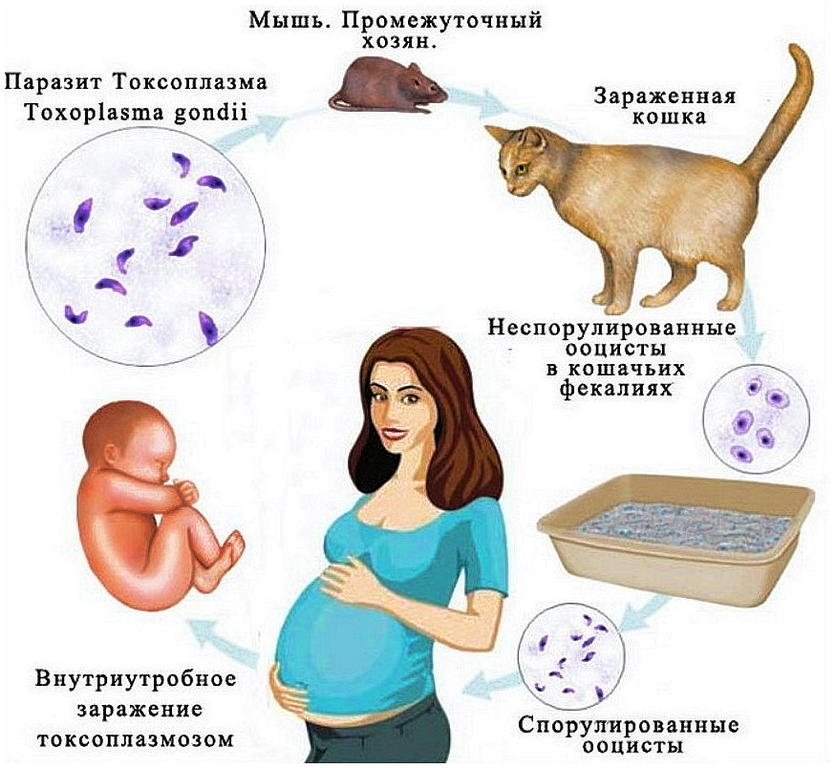
Жизненный цикл Toxoplasma gondii
Единственными окончательными хозяевами T. gondii являются представители семейства Felidae (домашние кошки и их родственники).
1a. Ооцисты выходят с экскрементами кошки. Большие количества теряются, но обычно только в течение 1-2 недель. Ооцистам требуется 1-5 дней, чтобы образовать споры и стать инфекционными.
1b. Кошки повторно заражаются, проглатывая спорулированные ооцисты.2. Почва, вода, материал растений или наполнитель для кошачьего туалета становятся заражёнными ооцистами. Промежуточные хозяева в природе (например, птицы, грызуны, дикие звери, животные, разводимые для потребления человеком) становятся зараженными после поглощения инфицированных материалов.
3. Ооцисты развиваются до тахизоитов вскоре после приема пищи. 4. Тахизоиты распространяются по всему телу и формируют цисты в тканях нервов, глаз и мышц. 5. Кошки заражаются после употребления в пищу промежуточных хозяев, содержащих цисты. 6a. Люди могут заразиться, употребляя в пищу недоваренное мясо, содержащее цисты.6b. Люди могут заразиться, употребляя еду или воду, заражённую экскрементами кошки или другими материалами, заражёнными экскрементами (например, почва), или при контакте с вещами домашней кошки.
7. Редко человеческая инфекция следует после переливания крови или трансплантации органа. 8. Редко происходит трансплацентарная передача от матери к плоду.9. В хозяине-человеке паразиты формируют цисты, обычно в скелетных мышцах, миокарде, головном мозге и глазах, эти цисты могут оставаться в течение жизни хозяина и могут возвращаться к жизни, если у хозяина слабеет иммунитет.
Инфицирование может произойти
Приемом пищи с ооцистами При проглатывании тканевых цист При трансплацентарной передаче При переливании крови или трансплантации органаПопадание ooцист с едой или водой, зараженной экскрементами кошки, является наиболее распространенным способом оральной инфекции. Инфицирование может также произойти при употреблении сырого или недоваренного мяса, содержащего цисты, обычно ягнятина, свинина или редко говядина.
После приема пищи с ооцистами или цистами ткани выделяются тахизоиты, которые распространяются везде по телу. Эта острая инфекция сопровождается развитием защитных иммунных реакций и формированием цист ткани во многих органах. Цисты могут реактивировать возникновение болезни, прежде всего у пациентов с ослабленным иммунитетом. Токсоплазмоз начинается снова у 30–40% больных СПИДом, которые не принимают профилактически антибиотики и триметоприма/сульфаметоксазол для профилактики Pneumocystis.
Токсоплазмоз может передаваться трансплацентарно, если мать заражается во время беременности или если ослабление иммунитета оживляет предшествующую инфекцию. Передача Toxoplasma плоду чрезвычайно редка у иммунокомпетентных матерей, которые были ранее инфицированы Toxoplasma и у них развился иммунитет еще до беременности.
Передача может произойти через общее переливание крови или лейкоцитов или через трансплантацию органа от сероположительного донора.
У в остальном здоровых людей возможна повторная активация врожденной или приобретенной инфекции глаз. Неокулярная реактивация заболевания у здоровых людей встречается очень редко. Перенесенная инфекция обуславливает резистентность к повторной инфекции.
Симптомы и признаки токсоплазмоза
Инфекции могут проявиться несколькими способами:
Острый токсоплазмоз Токсоплазмоз центральной нервной системы (ЦНС) Врожденный токсоплазмоз Глазной токсоплазмоз Диссеминированное или не-ЦНС заболевание у пациентов с ослабленным иммунитетомОстрый токсоплазмоз
Острая инфекция является обычно бессимптомной, но у 10–20% пациентов начинается двустороннее, неболезненное цервикальное или подмышечное увеличение лимфатических узлов. У некоторых из них также проявляется гриппоподобный синдром: лихорадка в легкой форме, недомогание, миалгия, гепатоспленомегалия и реже фарингит, который может быть похож на инфекционный мононуклеоз и включать лимфаденит. Нетипичный лимфоцитоз, легкая анемия, лейкопения и немного повышенные уровни ферментов печени распространены. Синдром может сохраняться в течение многих недель, но почти всегда самоограничивается.
Токсоплазмоз ЦНС
У большинства пациентов со СПИДом или у других пациентов с ослабленным иммунитетом токсоплазмоз проявляется энцефалитом и массивным кольцевым внутричерепным поражением, наблюдаемыми при КТ или МРТ -сканировании с контрастом. Риск является наибольшим среди тех, у кого число CD4 < 50/мкл, токсоплазменный энцефалит редко возникает, когда число лимфоцитов CD4 составляет >200/мкл. У этих пациентов, как правило, присутствуют головная боль, нарушения психического состояния, приступы, кома, лихорадка и иногда фокальный неврологический дефицит, такой как потеря моторного или сенсорного контроля, параличи черепного нерва, отклонения по зрению и фокальные приступы.
Врожденный токсоплазмоз
Врожденный токсоплазмоз является следствием первичной, часто бессимптомной инфекции, приобретенной матерью во время беременности. Женщины, зараженные перед зачатием, обычно не передают токсоплазмоз плоду, если инфекция не рецидивирует во время беременности ослабленным иммунитетом. Возможен самопроизвольный аборт, мертворождение или врожденные пороки. Процент выживающих детей, рожденных с токсоплазмозом, зависит от того, когда приобретена материнская инфекция, он увеличивается с 15% в течение 1-го триместра к 30% во время 2-го и 60% во время 3-го. Тяжесть врожденных заболеваний уменьшается, если мать заражается на более поздних сроках беременности.
Болезнь у новорожденных может быть тяжелой, особенно если она приобретена на ранней стадии беременности, признаки включают желтуху, сыпь, гепатоспленомегалию и характерную тетраду отклонений:
Двусторонний ретинохороидит Церебральные кальцификаты Гидроцефалия или микроцефалия Задержка психомоторного развитияМного детей с менее тяжелыми инфекциями и большинство младенцев, родившихся у матерей, зараженных в течение 3-го триместра, кажутся здоровыми при рождении, но находятся в группе риска по приступам, умственной недостаточности, ретинохориоидиту или другим симптомам, развивающимся через месяцы или даже несколько лет спустя.
Глазной токсоплазмоз
Этот тип обычно результат врожденной инфекции, которая реактивизировалась, часто в возрасте 10–20–30 лет, но это редко случается с приобретенными инфекциями. Фокальный некротизирующий ретинит и вторичное гранулематозное воспаление сосудистой оболочки могут развиваться и вызывают боль в глазах, затуманенное зрение и иногда слепоту. Рецидивы распространены.
Диссеминированная инфекция без поражения ЦНС
Болезнь без поражения глаз и ЦНС намного менее распространена и наблюдается только у пациентов с ослабленным иммунитетом. У них могут появиться пневмонит, миокардит, полимиозит, диффузная пятнисто-папулезная сыпь, высокая температура, озноб и недомогание.
При токсоплазмозном пневмоните диффузные интерстициальные инфильтраты могут быстро прогрессировать до консолидации и вызвать респираторную недостаточность, тогда как эндартериит может привести к инфаркту малых сегментов легкого. Миокардит, при котором дефекты проводимости являются распространенными, но часто бессимптомными, может быстро привести к сердечной недостаточности.
Нелеченные диссеминированные инфекции являются обычно смертельными.
Диагностика токсоплазмоза
Серологическое тестирование При поражении центральной нервной системы: КТ или МРТ и поясничная пункция Гистопатологическое исследование биоптатовАнализы методом полимеразной цепной реакции крови, спинномозговой жидкости, тканей или (при беременности) амниотической жидкости
Токсоплазмоз обычно диагностируется на основе серологических исследований с использованием непрямой реакции флюоресцирующих антител (НРФА) или иммуноферментного анализа (ИФА) на антитела IgG и IgM (см. таблицу ). Специфические антитела IgM появляются во время первых 2 недель острой болезни, достигая пика в пределах 4–8 недель и в конечном счете становятся необнаруживаемыми, но могут присутствовать до 18 месяцев после острой инфекции. Антитела IgG появляются более медленно, пик через 1–2 месяца, уровень может оставаться высоким и устойчивым в течение многих месяцев – лет. Исследования на IgM к микроорганизмам Toxoplasma обладают недостаточной специфичностью.
![]()
Диагноз острого токсоплазмоза во время беременности и у плода или новорожденного может быть трудным, рекомендуется консультация эксперта. Если пациентка беременна и IgG и IgM положительны, должен быть сделан авидент-анализ на IgG. Высокие авидент-антитела в первые 12–16 недель беременности по существу исключают инфекцию, приобретенную во время беременности. Но низкий результат авидент-анализа по IgG не может интерпретироваться как указание на недавнюю инфекцию, потому что у некоторых пациентов есть постоянный низкий авидент-показатель IgG в течение многих месяцев после инфекции. Подозреваемая недавняя инфекция у беременной женщины должна быть подтверждена перед вмешательством путем проверки образцов в референс-лаборатории по токсоплазмозу. Если у пациента есть клинические признаки, похожие на токсоплазмоз, но титр IgG низок, то следует повторно определить титр 2–3 недели спустя, если есть увеличение титра антител, то это может указывать на наличие острого токсоплазмоза, если только у пациента не ослабленный иммунитет.
Как правило, обнаружение специфических антител IgM у новорожденных предполагает врожденную инфекцию. Материнский IgG проходит через плаценту, а IgM – нет. Обнаружение Toxoplasma-специфичных антител IgA более чувствительно, чем IgM у врожденно зараженных младенцев, но это доступно только в условиях референс-лаборатории (например, Серологическая лаборатория токсоплазмы, Научно-исследовательский институт Пало-Альто, Пало-Альто, Калифорния [Toxoplasma Serology Laboratory, Palo Alto Research Institute, Palo Alto, CA]). С экспертом нужно консультироваться, когда подозревается эмбриональная или врожденная инфекция.
Toxoplasma иногда определяется гистологически. Тахизоиты, которые присутствуют во время острой инфекции, окрашиваются по Гимза или Райту, но их бывает трудно выявить в обычных образцах иссеченных тканей. Цисты не отличаются при острой и хронической инфекции. Toxoplasma нужно отличать от других внутриклеточных организмов, таких как Histoplasma Гистоплазмоз Гистоплазмоз – заболевание легких, склонное к гематогенной диссеминации, вызываемое Histoplasma capsulatum, оно часто протекает как хроническое и обычно следует за бессимптомной первичной. Прочитайте дополнительные сведения  , Trypanosoma cruzi Болезнь Чагаса Болезнь Шагаса – это инфекционное заболевание, вызываемое Trypanosoma cruzi, которое передаётся при укусах триатомовых клопов либо, значительно реже, при употреблении сока сахарного тростника. Прочитайте дополнительные сведения
, Trypanosoma cruzi Болезнь Чагаса Болезнь Шагаса – это инфекционное заболевание, вызываемое Trypanosoma cruzi, которое передаётся при укусах триатомовых клопов либо, значительно реже, при употреблении сока сахарного тростника. Прочитайте дополнительные сведения  и Leishmania Лейшманиоз Лейшманиоз вызывается разновидностями Leishmania. Симптоматика включает кожный, слизистый и висцеральный синдром. Кожный лейшманиоз вызывает безболезненные хронические поражения кожи. Прочитайте дополнительные сведения
и Leishmania Лейшманиоз Лейшманиоз вызывается разновидностями Leishmania. Симптоматика включает кожный, слизистый и висцеральный синдром. Кожный лейшманиоз вызывает безболезненные хронические поражения кожи. Прочитайте дополнительные сведения  . В некоторых референтных лабораториях предоставляются анализ полимеразной цепной реакции (ПЦР) на ДНК паразита в крови, исследование спинномозговой жидкости (СМЖ) или амниотической жидкости. Анализ на основе ПЦР амниотической жидкости является предпочтительным методом диагностики токсоплазмоза во время беременности.
. В некоторых референтных лабораториях предоставляются анализ полимеразной цепной реакции (ПЦР) на ДНК паразита в крови, исследование спинномозговой жидкости (СМЖ) или амниотической жидкости. Анализ на основе ПЦР амниотической жидкости является предпочтительным методом диагностики токсоплазмоза во время беременности.
Если подозревается токсоплазмоз центральной нервной системы (ЦНС), пациентам нужно провести МРТ или КТ головы с контрастом или использовать оба метода диагностики плюс люмбальную пункцию Люмбальная пункция (поясничный прокол) Люмбальную пункцию используют для следующих целей: Оценка внутричерепного давления и состава цереброспинальной жидкости (ЦСЖ) (см. таблицу ) Снижение внутричерепного давления терапевтическими. Прочитайте дополнительные сведения (если нет признаков увеличенного внутричерепного давления). МРТ более чувствительна, чем КТ. МРТ и КТ с контрастом, как правило, показывают единичные или множественные округленные, кольцевые поражения. Хотя эти поражения не патогномоничны, их присутствие у пациентов со СПИДом и признаками поражения ЦНС требует назначения химиотерапии T. gondii. В ЦСЖ может определяться лимфоцитарный плеоцитоз и повышенный уровень белка.
Об острой инфекции нужно думать, если у пациентов с ослабленным иммунитетом положительные результаты IgG. Однако уровни антител IgG у больных СПИДом с энцефалитом, вызванным Toxoplasma, обычно низкие или умеренные, IgG иногда могут отсутствовать, антитела IgM не обнаруживаются.
Если диагноз токсоплазмоза ЦНС подтверждается, клиническое и рентгенологическое улучшение должно наступить в течение 7–14 дней. Если симптомы усугубляются в течение 1 недели или не уменьшаются к концу 2 недели, стоит рассматривать вопрос о проведении биопсии мозга.
Заболевание глаз диагностируется на основании вида повреждений глаза, симптомов, течения болезни и результатов серологического тестирования.
Лечение токсоплазмоза
Пириметамин и сульфадиазин плюс лейковорин (для предупреждения подавления функции костного мозга), или же, в некоторых ситуациях фиксированная комбинация препаратов триметоприма и сульфаметоксазола
Клиндамицин или атоваквон плюс пириметамин, если у пациента аллергия на сульфаниламиды или непереносимость сульфадиазина
Лечение токсоплазмоза не показано для иммунокомпетентных пациентов без клинических проявлений заболевания или у пациентов с легкой неосложнённой формой острой инфекции. Лечение требуется только при наличии симптомов поражения внутренних органов либо при тяжелой или персистирующей форме заболевания.
Однако специфическое лечение показано при остром токсоплазмозе в следующих случаях:
"