Ревматизм и ревматические заболевания
Ревматизм и ревматические заболевания
Ревматизм — острая ревматическая лихорадка — системное воспалительное заболевание соединительной ткани, развивающееся после перенесенной стрептококковой инфекции у генетически предрасположенных лиц с преимущественным поражением сердца и сосудов.
Этиология, патогенез
Первичная роль в развитии ревматизма принадлежит стрептококковой инфекции (β-гемолитический стрептококк группы А), существенное значение при этом имеют иммунные нарушения. Патогенез развития патологического процесса при ревматизме определяется двумя основными факторами: токсическим воздействием ряда ферментов, вырабатываемых стрептококком, обладающих кардиотоксическими свойствами, и наличием у некоторых штаммов стрептококка общих антигенных детерминант с сердечной тканью.
Клиническая картина
Для данной патологии характерно затяжное и непрерывно-рецидивирующее течение с постепенным прогрессированием органных изменений и появлением тяжелых осложнений, определяющих неблагоприятный отдаленный исход ревматизма.
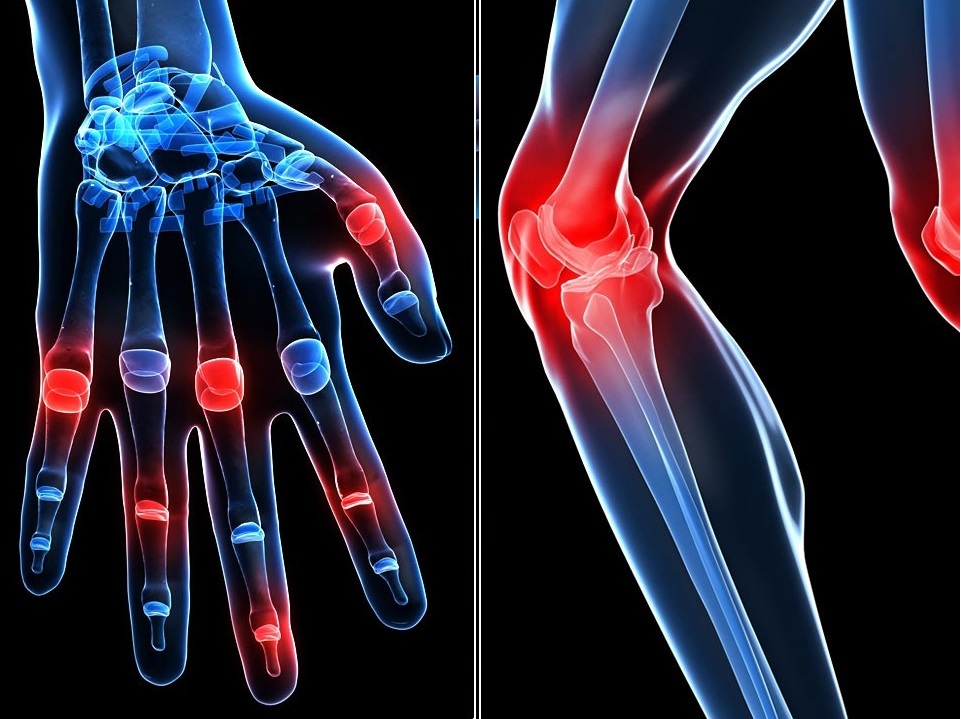
Артрит (или артралгии) нескольких крупных суставов — ведущий симптом заболевания у &frac23, больных с первой атакой ревматической лихорадки. Боли в суставах нередко настолько выражены, что приводят к существенному ограничению их подвижности. Одновременно с болями появляются припухлость суставов за счет синовита и поражения периартикулярных тканей, иногда покраснение кожных покровов над суставами. Наиболее часто происходит поражение коленных, голеностопных, лучезапястных и локтевых суставов. Характерная особенность ревматического артрита — его мигрирующий характер, когда признаки поражения одних суставов почти полностью исчезают в течение 1-5 дней и сменяются столь же выраженным поражением других суставов.
Клиническая симптоматика кардита определяется преимущественным поражением той или иной структуры сердца — миокарда, эндокарда или перикарда. В структуре ревматических пороков сердца преобладает митральная недостаточность, реже происходит формирование недостаточности аортального клапана, митрального стеноза и комбинированных пороков сердца.
Кольцевидная (анулярная) эритема — характерный, но редкий признак (его отмечают примерно у 10% больных). Кольцевидные розовые незудящие высыпания локализуются на внутренней поверхности конечностей, туловище, шее, обычно сочетаются с мигрирующим артритом. Подкожные ревматические узелки — мелкие (величиной с горошину) образования, локализующиеся в периартикулярных тканях у мест прикрепления сухожилий, над костными выступами в области коленных, локтевых суставов, затылочной кости. Ревматические узелки встречаются только у детей, обычно появляются во время первой атаки и бесследно исчезают через 2-4 недели от начала болезни.
Хорея, которую обычно называют малой, связана с вовлечением в патологический процесс различных структур мозга (полосатое тело, субталамические ядра и мозжечок). Развивается главным образом у детей через 1-2 месяца после перенесенной острой стрептококковой инфекции. У подавляющего большинства больных хорея — единственный признак, но иногда она сочетается с кардитом и артритом. Симптомы хореи — хаотические непроизвольные подергивания конечностей и мимической мускулатуры (гиперкинезы), сопровождающиеся нарушением почерка, невнятностью речи и неловкостью движений. Ребенок не может выполнить координационные пробы.
Офтальмологические симптомы
Заболевание глаз при ревматизме наблюдается, по данным различных авторов, в 4-8% случаев. От тяжести ревматического процесса поражение глаз не зависит и в ряде случаев может быть его первым проявлением. Наиболее часто встречаются эписклериты, склериты, ревматические увеиты, васкулиты и ретиноваскулиты.
Ревматический иридоциклит у взрослых имеет острое начало (на фоне ревматической атаки) и бурное течение, у детей — течение более вялое, ареактивное. Поражаться могут оба глаза одновременно или поочередно. Процесс носит диффузный негранулематозный характер. В клинической картине обращает на себя внимание наличие яркой перикорнеальной инъекции, большого количества мелких светлых преципитатов на задней поверхности роговицы и обильного серозного экссудата, радужка вялая, отечная, зрачок сужен. Продолжительность процесса — 3-6 недель. Исход обычно благоприятный, но в результате частых рецидивов может развиваться атрофия радужки, реакция зрачка становится вялой, образуются краевые и плоскостные сращения радужки с хрусталиком, развивается деструкция стекловидного тела, снижается острота зрения.
При ретиноваскулитах в сосудистой стенке артериол и артерий развиваются деструктивно-пролиферативные процессы. На глазном дне характерно наличие сероватых муфт-манжеток вокруг сосудов 2-3-го порядка, муфты могут охватывать несколько сосудов или расположенных с одной стороны сосуда «обкладок», напоминающих снег на ветке, — патогномоничный симптом ревматизма. При распространенном сосудистом поражении с вовлечением в процесс сосудов зрительного нерва на глазном дне наблюдаются явления реактивного папиллита, на диске появляется экссудат, прикрывающий сосудистую воронку и большую часть поверхности диска. При наличии макулярного отека снижается острота зрения.
При ревматизме может развиваться острое нарушение кровообращения в сосудах сетчатки.
Диагностика
При остром начале болезни уже в первые дни наблюдается развитие нейтрофильного лейкоцитоза, увеличение СОЭ и концентрации СРВ. Увеличение СОЭ и концентрации СРВ часто сохраняется в течение длительного времени после исчезновения клинических признаков. Повышение титров антистрептококковых АТ в титре более 1:250 наблюдается у &frac23, больных. При бактериологическом исследовании мазка из зева обнаруживают β-гемолитический стрептококк группы А. При однократном посеве стрептококк выявляют в 20-45% случаев, более информативно обнаружение стрептококков в серийных посевах. Проведение эхокардиографии целесообразно для выявления пороков сердца и перикардита. ЭКГ важна для уточнения характера нарушений сердечного ритма.
Проводится этиотропная терапия — пенициллин, бициллин-5 по 1500000 ЕД калиевой или натриевой соли каждые 2 недели или бензатин-бензилпенициллин по 2,4 млн. ЕД каждые 3 недели в течение 1,5-2 месяцев, а затем через 21 день в течение 5 лет, могут использоваться амоксициллин, эритромицин по 250 мг 4 раза в день, цефалоспорины или азитромицин, рокситромицин. Применяются НПВС, предпочтительными являются вольтарен (ортофен), мовалис. Могут применяться ацетилсалициловая кислота по 1 г 4 раза в сутки и ибупрофен (бруфен) по 0,4 г 4 раза в день. НПВС назначаются при ревматическом полиартрите, хорее, ревмокардите легком и средней степени тяжести. При затяжном и рецидивирующем течении ревмокардита назначаются НПВС вместе со слабыми иммунодепрессантами — аминохинолиновыми препаратами (делагил, резохин, хлорохин) по 0,2-0,25 г в сутки. При латентном течении ревмокардита назначаются НПВС и аминохинолиновые препараты в той же дозе. Основным показанием к назначению аминохинолиновых соединений (делагила, резохина, плаквенила и др.) является ревмокардит с затяжным, латентным или непрерывнорецидивирующим течением. Наиболее часто применяют делагил по 0,25 г или плаквенил по 0,2 г 1-2 раза в день в течение 6-12 месяцев. Эффект наблюдается не ранее 6 месяцев после начала лечения. Противовоспалительная терапия продолжается амбулаторно в течение 2-4 месяцев (до 12-24 месяцев) в сочетании с аминохинолиновыми соединениями по 0,2-0,25 г в сутки.
При высокой активности заболевания назначаются глюкокортикостероиды. По показаниям симптоматическое лечение проводится в зависимости от видов осложнений ревматизма.
Ревматические заболевания
Ревматические заболевания характеризуются выраженным клиническим полиморфизмом.
Наиболее частым и характерным офтальмологическим проявлением ревматических заболеваний является поражение сосудистой оболочки глаза — увеит. В зависимости от локализации и протяженности он может быть передним (ирит, иридоциклит), средним (задний циклит, периферический увеит), задним (хороидит, хориоретинит) или тотальным (панувеит). В ряде случаев преимущественным поражением глаз при ревматических заболеваниях оказывается ретиноваскулит (поражение сосудов сетчатой оболочки глаза) и ретинопапиллит, при котором в процесс вовлекается зрительный нерв.
Ревматоидный артрит
Ревматоидный артрит — воспалительное ревматическое заболевание неизвестной этиологии, характеризующееся симметричным хроническим эрозивным артритом (синовитом) периферических суставов и системным воспалительным поражением внутренних органов.
Этиология ревматоидного артрита неизвестна. В роли «артритогенных» могут выступать различные экзогенные, токсические, эндогенные (коллаген типа II, стрессорные белки) и неспецифические факторы. Имеются данные о связи между ревматоидным артритом и носительством определенных аллелей HLA класса II.
Суть патологического процесса при ревматоидном артрите — генерализованное, иммунологически обусловленное (аутоиммунное) воспаление.
В 50% случаев заболевание начинается с постепенного нарастания болей и скованности в мелких периферических суставах. Примерно у 10% больных заболевание начинается и длительно протекает в виде моно- или олигоартрита преимущественно крупных суставов. В дебюте заболевания клинические признаки воспаления суставов обычно выражены очень умеренно — появляется болезненность при пассивных и активных движениях, при пальпации, в развитой стадии формируется отек, повышается температура кожи в области сустава и т.д.
Поражение сухожилий и изменения мышц играют ведущую роль в формировании стойких деформаций — «ревматоидная кисть» и «ревматоидная стопа». В области локтевых суставов могут обнаруживаться ревматоидные безболезненные, умеренно плотные, небольших размеров узелки. При поражении коленных суставов рано развивается атрофия четырехглавой мышцы бедра. Фиброзные изменения суставной капсулы и сухожилий мышц, прикрепляющихся в области коленного сустава, могут приводить к развитию сгибательных контрактур.
Полинейропатия (проявление васкулита сосудов, питающих периферические нервы) — характерно поражение дистальных отделов нервных стволов, чаще всего малоберцового нерва, с развитием нарушений чувствительности. Больных беспокоят онемение, жжение, зябкость в дистальных отделах конечностей. Отмечаются болезненность при пальпации не только пораженных суставов, но и тканей, расположенных в отдалении от них, снижение или повышение чувствительности в зоне поражения нервов.
Поражение сердца (перикардит, миокардит, крайне редко — недостаточность митрального клапана или клапана аорты) чаще всего встречается при тяжелом течении заболевания.
Ревматоидное поражение легких включает: диффузный фиброзирующий альвеолит, узелковое поражение легочной ткани (ревматоидные узелки), облитерирующий бронхиолит, васкулит.
Ревматоидное поражение почек — гломерулонефрит и амилоидоз (развивается у 10-15% больных, как правило, через много лет от начала болезни).
В 10-15% случаев у больных ревматоидным артритом развивается поражение экзокринных желез, в основном слюнных и слезных — синдром Шегрена.
Офтальмологические симптомы
Иридоциклит при ревматоидном артрите в большинстве случаев процесс двусторонний, течение — рецидивирующее (рецидивы сопровождают суставные атаки). Глазное яблоко при пальпации обычно безболезненно, перикорнеальная инъекция выражена слабо, характерно наличие большого количества мелких светлых преципитатов на задней поверхности роговицы и обильного серозного или фибринозного экссудата в передней камере. Исход иридоциклита обычно благоприятный. Однако после частых рецидивов постепенно увеличивается выраженность признаков атрофии радужки, становится вялой реакция зрачка, образуются сначала краевые, а затем и плоскостные сращения радужки с хрусталиком, увеличивается выраженность помутнений в стекловидном теле, снижается острота зрения.
При серонегативном артрите в 24,1% случаев развивается васкулит сетчатки.
Диагностика
Для диагностики ревматоидного артрита проводятся лабораторные методы исследования — общий анализ крови (гипохромная анемия, увеличение СОЭ и СРБ) и иммунологические исследования (ревматоидный фактор класса Ig M выявляется в 70-90% случаев, антитела к циклическому цитрулинированному пептиду). Определяющее значение для диагностики и оценки прогрессирования ревматоидного артрита имеет рентенологическое или МРТ-исследование.
Лечение начинается с подбора нестероидных противовоспалительных средств. Среди них наиболее часто используются вольтарен (диклофенак), ортофен (0,15 г), мовалис, ибупрофен (1,2 г). Широко применяется внутрисуставное введение кортикостероидов (дипроспан, кеналог, депомедрол), особенно при небольшом числе пораженных суставов.
Обязательным при ревматоидном артрите является назначение медленно действующих («базисных») препаратов (хингамин, гидроксихлорохин и т.д.) или иммунодепрессантов. Хингамин применяют по 0,25 г в сутки, гидроксихлорохин (плаквенил) — по 0,2 г в сутки. При этом 1 раз в 3-4 мес. необходим осмотр больного офтальмологом для предупреждения осложнений со стороны органов зрения. Традиционные «базисные» препараты целесообразно комбинировать с биологическими агентами — инфликсимаб, ритуксимаб и т.д.
Из иммунодепрессантов при ревматоидном артрите обычно используются метотрексат в средних дозах (по 5-7,5-10 мг в неделю) или лефлуномид.
При прогрессирующих признаках системности, например, полинейропатии, дигитальном артериите, синдроме Фелти возможно применение пульстерапии.
Хирургическое лечение применяют при ревматоидном артрите с целью сохранения, восстановления или улучшения функции суставов (синовэктомии, теносиновэктомии, синовкапсулэктомия, капсулотомия, артродез, артропластика и эндопротезирование)
Общие принципы офтальмологического лечения
При увеите в активном периоде локально используются ГКС, НПВС средства и мидриатики (инстилляции, субконъюнктивальные и парабульбарные инъекции). Инстилляции в конъюнктивальную полость 0,1% раствора дексаметазона по 1-2 капли 3-6 раз в сутки, 15-30 дней, 0,1% раствора диклофенака по 1-2 капли 3 раза в сутки, 15-30 дней, при выраженном воспалении дополнительно 0,2 мл 1% раствора фенилэфинефрина субконъюнктивально, 1 раз в сутки, 5-10 дней, при тяжелом течении, появлении макулярного отека — дексаметазон парабульбарно 2-3 мг (0,5-0,75 мл) 1 раз в сутки, 5-10 дней.
Ювенильный ревматоидный артрит
Ювенильный ревматоидный артрит (синоним ювенильный хронический артрит) – самостоятельная нозологическая форма. Заболевают дети преимущественно старше 5 лет, девочки болеют почти в 2 раза чаще мальчиков.
Различаются два варианта начала ювенильного ревматоидного артрита: преимущественно суставной (моноартрит, олигоартрит, полиартрит) и системный (синдромы Стилла и Висслера-Фанкони). Для ювенильного ревматоидного артрита независимо от вариантов начала заболевания характерны поражение преимущественно крупных и средних суставов (коленных, голеностопных, лучезапястных), частое вовлечение суставов шейного отдела позвоночника, развитие увеита и крайняя редкость обнаружения в крови ревматоидных факторов.
Основными признаками поражения суставов при ювенильном ревматоидном артрите являются боль, припухлость, утренняя скованность. Выраженность болей в суставах у детей обычно меньше, чем у взрослых, иногда жалобы на боли, как и на утреннюю скованность, вообще отсутствуют.
Полиартрит с самого начала болезни отмечается у 35-50% больных. Число пораженных суставов обычно меньше, чем при ревматоидном артрите у взрослых. Начало болезни может быть острым, но чаще бывает постепенным, сопровождается субфебрильной температурой, общей слабостью, снижением аппетита, раздражительностью и повышенной утомляемостью. Течение обычно волнообразное, обострения чередуются с неполными или даже полными ремиссиями различной длительности. Моно- или олигоартикулярный артрит наблюдается примерно у &frac13, больных, поражаются преимущественно крупные суставы.
К характерным особенностям ювенильного ревматоидного артрита относятся замедление физического развития, отставание в росте, нарушение роста отдельных сегментов скелета (в «зоне» пораженных суставов).
Синдромы Стилла и Висслера-Фанкони помимо поражения суставов характеризуются высокой температурой тела (38-39°) и ознобами. При синдроме Стилла во время подъема температуры тела на туловище и проксимальных отделах конечностей появляется ревматоидная сыпь. Типичными внесуставными проявлениями синдрома Стилла являются экссудативный перикардит, генерализованная лимфаденопатия, увеличение печени и селезенки.
Изменения лабораторных показателей неспецифичны. Характерен нейтрофильный лейкоцитоз, особенно выраженный при системном варианте болезни. У многих больных отмечаются нормоцитарная гипохромная анемия, увеличение СОЭ, повышение уровня фибриногена, α2 -глобулинов, появление С-реактивного белка. Эти изменения обычно соответствуют активности заболевания. Ревматоидный фактор в сыворотке крови выявляется не более чем у 20% больных и, как правило, через длительный период времени от начала болезни.
Офтальмологические симптомы
При моно- и олигоартикулярной форме ювенильного ревматоидного артрита поражение глаз (передний увеит) встречается в 29-30% случаев (эту форму ревматологи называют «ювенильный ревматоидный артрит с поражением глаз» или «болезнью маленьких девочек» — при развитии ювенильного ревматоидного артрита у девочек в возрасте до 2 лет и наличии антинуклеарного фактора риск развития увеита составляет почти 100%), при полиартикулярной — в 8-9% и при системной — крайне редко — не более чем у 2% больных.
Олигоартикулярная форма у детей встречается в 73% случаев, в 70-85% случаев заболевание развивается у девочек, увеит в этом случае является двухсторонним, течение чаще (51-97% случаев) асимптомное (иногда выявляется при изменении формы зрачка при формировании задних синехий, отсутствие боли, слабовыраженная перикорнеальная инъекция, очень незначительное количество клеточной взвеси во влаге передней камеры). У мальчиков при этой форме заболевания поражение глаз чаще предшествует артриту, чем у девочек, процесс чаще бывает односторонним, течение увеита острое с выраженной клинической симптоматикой и рецидивами, но более благоприятное. При полиартикулярной форме поражение глаз протекает благоприятно, без осложнений, как правило, это пациенты женского пола.
Развивается поражение глаз в большинстве случаев (60-87%) в течение 5 лет заболевания ревматоидным артритом, в ряде случаев может предшествовать (иногда на протяжении 10 лет могут отсутствовать признаки поражения суставов) и развиваться значительно позже — через 10-28 лет.
Течение переднего увеита при ювенильном ревматоидном артрите в большинстве случаев (80-93%), особенно у детей дошкольного возраста и при «увеитах маленьких девочек», — хроническое, для подросткового возраста более характерно острое течение заболевания.
Для ювенильного ревматоидного увеита характерно наличие мелких, сухих преципитатов, быстрое образование задних синехий значительной протяженности, заращения зрачка и субатрофии радужной оболочки, формирование прехрусталиковой пленки вследствие организации фибринозных отложений, особенно у детей раннего возраста, помутнений хрусталика в 42-68% случаев и помутнений стекловидного тела, развивающихся у детей дошкольного и подросткового возраста в 92% и 49% случаев соответственно. При системном варианте ювенильного ревматоидного артрита (болезнь Стилла) развивается классическая триада симптомов: хронический пластический увеит, лентовидная дистрофия роговицы и осложненная катаракта.
Задний отрезок глаза вовлекается в патологический процесс крайне редко: могут развиваться папиллит, макулярная (кистозный характер) дистрофия сетчатки. В тяжелых случаях могут развиваться тракционная отслойка сетчатки и субатрофия глазного яблока.
Для увеита при ювенильном ревматоидном артрите характерно наличие нормо- или гипотонии, в 15-20% случаев развивается глаукома.
Диагностика
Предложены следующие критерии ранней диагностики — артрит продолжительностью более 3 недель (поражение 3 суставов в течение первых 3 недель), поражение шейного отдела позвоночника: выпот в полости суставов, утренняя скованность, теносиновит или бурсит, увеит, увеличение СОЭ более 35 мм в час, обнаружение ревматоидного фактора в сыворотке крови, характерные данные биопсии синовиальной оболочки.
В преобладающем большинстве случаев лечение начинают обычно с назначения ацетилсалициловой кислоты (75-100 мг/кг в день) — хорошо переносится детьми и обладает выраженным аналгезирующим и противовоспалительным эффектом. После 1-2 недель лечения решают вопрос о продолжении приема этого препарата или назначении другого нестероидного противовоспалительного средства: индометацин (суточная доза — 1-3 мг/кг), ортофен (2-3 мг/кг), ибупрофен (20-30 м/кг).
При отсутствии достаточного эффекта от указанного выше лечения через 4-6 мес., особенно в случае полиартрита, показано применение медленно действующих препаратов. (хинолиновые производные, препараты золота — кризанол, пеницилламин и др). Хингамин и гидроксихлорохин назначают в первые 6-8 недель из расчета 5-7 мг/кг в день (не более 0,2-0,25 г в сутки), затем рекомендуют вдвое меньшую дозу (под контролем офтальмолога). Наличие выраженного положительного эффекта при лечении данными препаратами является показанием к продолжению их приема.
Глюкокортикостероиды для приема внутрь назначают при ревматоидном артрите редко — только по особым показаниям и обычно на короткий срок. Иммунодепрессанты — в крайних случаях при системном варианте.
При увеите в активном периоде локально используются ГКС, НПВС средства и мидриатики (инстилляции, субконъюнктивальные и парабульбарные нъекции). Хирургическое лечение проводится при нарушениях прозрачности оптических сред (роговицы, хрусталика, стекловидного тела), заращениях и дислокациях зрачка, тракционной отслойке сетчатки и при наличии показаний для проведения антиглаукоматозных оперативных вмешательств.
Реактивные артриты
Реактивные артриты — воспалительные заболевания суставов, развивающиеся после определенных инфекций (чаще всего мочеполового или кишечного тракта). Характерной особенностью реактивных артритов являются асимметричный воспалительный олигоартрит с преимущественным поражением суставов нижних конечностей, спондилит, энтезопатии, тендосиновит, остеит. Сочетание артрита с уретритом и конъюнктивитом называется синдромом Рейтера.
К этиологическим агентам относят урогенительную (Сhlamiydia tгасhотаtis, Neisseria gonorrhoeae, Ureaplasms игеа1уticum), кишечную (Shigella, Сатру1оbacter, Salmonella и др.), легочную (Сhlamydia pneumoniae) и другие инфекции.
В патогенезе реактивных артритов условно выделяют несколько последовательно развивающихся стадий. Вначале в результате заражения развивается локальное инфекционное воспаление мочеполовых путей или кишечника, которое в большинстве случаев заканчивается спонтанным выздоровлением. У некоторых больных процесс переходит во вторую (острую) фазу, характеризующуюся развитием периферического артрита, который также в большинстве случаев заканчивается выздоровлением. Хронизация процесса может наблюдаться у носителей НLА-В27.
Реактивный артрит развивается в возрасте 20-40 лет во время инфекции или в течение 2-6 недель после стихания острых проявлений. Начинается артрит, как правило, остро, появляются болезненность, отек и гипертермия кожи над суставами. Поражение суставов обычно ассимметричное, у большинства больных поражаются преимущественно суставы нижних конечностей, течение заболевания — рецидивирующее, при урогенной форме реактивного артрита наблюдается более высокая частота рецидивов. Часто возникают безболезненные эрозии слизистой оболочки полости рта и половых органов (кольцевидный баланит), кератодермия — типичное поражение кожи, напоминающее псориатические бляшки с обильным шелушением, поражение ногтей (ониходистрофия). В 50% случаев наблюдаются поражение почек — протеинурия, гематурия, асептическая пиурия, очень редко развиваются гломерулонефрит и Ig A-нефропатия. Изменения со стороны нервной системы проявляются радикулитом, периферическим невритом, энцефалопатией. При синдроме Рейтера развивается триада симптомов — уретрит, полиартрит и конъюнктивит.
Офтальмологические симптомы
В 60% случаев у больных развивается двусторонний слизистогнойный фолликулярный конъюнктивит, в 20% случаев развивается негранулематозный иридоциклит — процесс обычно односторонний, течение рецидивирующее, но благоприятное, иногда — кератит (одно-и двусторонний), эписклерит, задний увеит и панувеит.
Диагностика
В общем анализе крови в острую фазу определяется лейкоцитоз (10-15 • 10 9 /л), тромбоцитоз (400-600- 10 9 /л), увеличение СОЭ и уровня СРБ. В хроническую фазу наблюдается умеренная нормохромная нормоцитарная анемия, отражающая развитие хронического воспаления. Носительство НLА-В27 чаще имеет место у больных с хроническим рецидивирующим течением и ассоциируется с развитием иридоциклита, сакроилеита, спондилита.
Используются нестероидные противовоспалительные средства (индометацин, диклофенак, вольтарен, ортофен, мовалис, целебрекс, нимесил), глюкокортикоиды (преднизолон), иммунокорригирующие препараты (сульфасалазин), негормональные иммунодепрессанты-цитостатики (метотрексат, азатиоприн, циклоспорин А, биологические агеты — имфликсимаб и др.), миорелаксанты для снятия мышечного спазма (мидокалм), препараты для улучшения микроциркуляции в связочном аппарате (трентал, пентоксифиллин, никотиновая кислота). Проводится антибактериальная терапия.
При наличии офтальмологической симптоматики проводится местное лечение с использованием НПВС, ГКС, мидриатиков.
Для повышения чувствительности к базисной терапии при высокой иммунологической активности производят плазмаферез и плазмосорбцию, ВЛОК. В неактивной фазе заболевания проводятся физиолечение и ЛФК.
Системная красная волчанка
Системная красная волчанка (СКВ) — хроническое полисиндромное заболевание, развивающееся на фоне генетически обусловленного несовершенства иммунорегуляторных процессов, приводящего к неконтролируемой продукции антител к собственным тканям и их компонентам с развитием аутоиммунного и иммунокомплексного хронического воспаления.
Этиология и патогенез окончательно не установлены. Среди факторов внешней среды, провоцирующих выявление СКВ, общепризнанным является избыточная инсоляция — ультрафиолетовое облучение стимулирует апоптоз клеток кожи, что приводит к появлению аутоантигенов на мембране «апоптозных» клеток и индукции аутоиммунного процесса. Имеется наследственная предрасположенность — СКВ наиболее часто встречается при наличии определенных типов HLA — DR2, DR3, В9, B18. Немаловажное значение имеет гормональный фактор: высокий уровень эстрогенов у молодых женщин. Имеются косвенные данные о роли хронической вирусной инфекции. Решающую роль в патогенезе играют иммунные нарушения в виде недостатка Т-супрессоров, преобладания Т-хелперов и повышения активности В-лимфоцитов. Для СКВ характерно развитие иммунного ответа по отношению к компонентам ядер и цитоплазмы клеток — антинуклеарных антител (АНА), которые обнаруживаются у 50-60% больных. Патогенетическое значение АНА состоит в их способности формировать ЦИК, которые, откладываясь в структурах различных органов, могут вызывать их повреждение.
Классическая триада — дерматит, артрит, полисерозит. Поражение кожи — одно из наиболее частых клинических проявлений СКВ — нередко развивается в дебюте заболевания, имеет несколько клинических вариантов. Эритематозный дерматит (дисковидные очаги с гиперемированными краями, инфильтрацией, рубцовой атрофией и депигментацией в центре с телеангиоэктазиями) локализуется на лице, шее, груди, в области крупных суставов, характерно расположение в области скуловых дуг и спинки носа («бабочка»). Алопеция — выпадение волос может быть генерализованным или очаговым. Возможны другие формы поражения кожи: панникулит, различные проявления кожного васкулита (пурпура, крапивница), livedo reticularis — ветвящиеся сеткообразные синевато-фиолетовые пятна на коже, связанные с микротромбозом.
Поражение суставов имеет отличительные особенности. Артралгии развиваются у 100% больных, болевые ощущения по интенсивности часто не соответствуют внешним проявлениям, волчаночный артрит — симметричный неэрозивный, чаще локализуется в мелких суставах кистей, лучезапястных и коленных суставах.
Поражение легких при СКВ представлено следующими клиническими формами: плеврит сухой или выпотной развивается в 50-80% случаев, волчаночный пневмонит. Поражение сердца сопровождается вовлечением всех его оболочек, чаще всего перикарда, при остром течении СКВ возможно развитие васкулита коронарных артерий (коронарит) и инфаркта миокарда. Поражение почек (волчаночный нефрит, люпус-нефрит) — классический иммунокомплексный экстраи интракапиллярный гломерулонефрит, наблюдается также в 50% случаев.
Поражения ЦНС и периферической нервной системы развивается у подавляющего большинства больных. Поскольку в патологический процесс вовлекаются практически все отделы нервной системы, у больных могут развиваться самые различные неврологические нарушения: головная боль, чаще мигренозного характера, судорожные припадки, поражение черепных нервов, острое нарушение мозгового кровообращения, полинейропатия и т.д.
В патологический процесс часто вовлекается печень — развивается инфильтрация стромы лимфоидными, плазматическими клетками, макрофагами, часто выявляется жировая дистрофия печени, а также коагуляционный некроз гепатоцитов.
Офтальмологические симптомы
При системной красной волчанке могут появляться эритематозная сыпь на коже век, развиваться специфический блефарит в виде ограниченного отечного участка ресничного края века темнокрасного цвета, конъюнктивит, эписклерит, кератит, иридоциклит, увеит и ретиноваскулит. Ретиноваскулит развивается в 3-35% случаев, обычно носит диффузный характер. Процесс сопровождается окклюзией ретинальных сосудов (прекапиллярных артериол, центральной артерии сетчатки и ее ветвей, венозных капилляров, центральной вены сетчатки и ее ветвей) в 19% случаев, отеком, экссудативными (мягкие экссудаты в 10% случаев — неблагоприятный прогностический критерий) и геморрагическими проявлениями (редко), в результате ретинальной ишемии может развиваться неоваскуляризация сетчатки и/или диска зрительного нерва. Как правило, изменения сосудов сетчатки появляются в процессе развития заболевания, иногда с ангиита ретинальных сосудов начинается манифестация заболевания. В развитии изменений сосудов сетчатки, особенно окклюзионных, при СКВ значительная роль принадлежит АФС, окклюзии развиваются у больных с АФС и без него — в 14% и 0,9% случаев соответственно. Наиболее высокий процент (24%) окклюзионных поражений сосудов сетчатки отмечается при СКВ с АФС и тромбоцитопенией (без тромбоцитопении — 6%), причем развиваются преимущественно артериальные рецидивирующие окклюзии.
У больных СКВ с окклюзиями сосудов сетчатки в 2 раза чаще, чем у больных с поражением сосудов сетчатки без окклюзии, и в 3 раза чаще, чем у больных без поражения сосудов глазного дна, развиваются тромбозы другой локализации. В связи с этим результаты офтальмологического обследования пациентов с СКВ являются своеобразным критерием, позволяющим косвенным образом определять вероятность развития нарушений кровообращения при данном заболевании.
Клиническая офтальмологическая картина, которая наблюдается при нарушениях мозгового кровообращения и в системе кровообращения глаза, — см. главу «Нарушения кровообращения».
Диагностика
Наиболее распространенные критерии диагностики СКВ — критерии Американской ревматологической ассоциации — «бабочка», дискоидная сыпь, артрит, поражение почек, поражение ЦНС, гематологические нарушения, иммунологические нарушения, антитела к DNK, Sm-антигену, гистонам и др.
Применение цитотоксических препаратов зависит от особенностей течения, тяжести заболевания и эффективности предшествующей терапии. При развитии пролиферативного и мембранозного волчаночного нефрита и тяжелого поражения ЦНС препаратом выбора считается циклофосфамид (0,5-1 г/м2 в/в ежемесячно в течение не менее 6 месяцев, затем каждые 3 месяца в течение 2 лет). Для лечения менее тяжелых, но резистентных к глюкокортикоидам проявлений используют азатиоприн (1-4 мг/кг/сут.), метотрексат (примерно 15 мг/нед.) и циклоспорин (менее 5 мг/кг/сут.).
Для купирования мышечно-скелетных проявлений СКВ и выраженного серозита применяют НПВС. При поражении кожи, суставов и с целью уменьшения риска тромботических осложнений используются аминохинолиновые препараты (гидроксихлорохин), в первые 3-4 месяца доза гидроксихлорохина составляет 400 мг/сут., затем 200 мг/сут. При цитопении, криоглобулинемии, васкулите и тромбоцитопенической пурпуре эффективно применение плазмафереза.
При наличии ретиноваскулита парабульбарно вводят дексазон (2 мг в сутки, 10-15 дней), прямые антикоагулянты — гепарин (750 ЕД 1 раз в сутки, 10-12 дней), трентал (0,5 мл в сутки, 10-15 дней), кеналог (20 мг 1 раз в 7 дней — 3 раза, 1 раз в 10 дней — 3 раза, 1 раз в 14 дней — 3-12 месяцев) (см. также главу «Нарушения кровообращения»). При выявлении наличия ишемических зон и неоваскуляризации сетчатки в неактивном периоде и под прикрытием медикаментозной терапии, включающей применение стероидов, проводится лазеркоагуляция сетчатки.
Системная склеродермия
Системная склеродермия (ССД) — это системное заболевание соединительной ткани и мелких сосудов, характеризующееся распространенными фиброзно-склеротическими изменениями кожи, стромы внутренних органов и симптоматикой облитерирующего эндартериита в форме распространенного синдрома Рейно.
Этиология и патогенез
Этиология ССД неизвестна. В развитии ССД играет роль работа, связанная с длительным охлаждением, вибрацией, полимеризацией винилхлорида. Известны иммуногенетические маркеры, такие, как А9, В8 и В27, В40, DR5 и DR3. Основу патогенеза составляют безудержное коллагенообразование и сосудистые процессы в сочетании со своеобразным, почти бесклеточным, воспалением.
Феномен Рейно — симметричный пароксизмальный вазоспазм, обнаруживается в 95% случаев. Проявляется последовательными изменениями цвета кожи пальцев (побеление, цианоз, покраснения), сопровождается ощущением напряжения и болезненности. Поражение кожи развивается у подавляющего большинства больных ССД. Характерна стадийность поражения кожи. Начальная стадия продолжается несколько месяцев, характеризуется плотным отеком кожи дистальных отделов верхних и нижних конечностей, нередко сопровождающимся кожным зудом. Прогрессирующее поражение кожи лица приводит к хорошо известной маскоо6разности, кожи конечностей — к сгибательным контрактурам, трофическим нарушениям, гиперпигментации и депигментации кожи с характерной спаянностью кожи и подлежащих тканей.
Поражение суставов относят к числу наиболее частых и ранних проявлений ССД. Больные предъявляют жалобы на отечность, скованность и боли в суставах пальцев, лучезапястных и коленных суставах. Нередко развивается остеолиз ногтевых фаланг, проявляющийся укорочением и деформацией пальцев рук и ног. У некоторых больных обнаруживают проявления полимиозита (проксимальная мышечная слабость). Иногда развивается атрофия мышц, связанная с нарушением подвижности и контрактурами.
Поражение ЖКТ выявляется в 80-90% случаев. При поражении пищевода развиваются дисфагия, ослабление перистальтики, признаки рефлюкс-эзофагита, при поражение желудка и кишечника возникают боли в животе, вздутие, синдром нарушения всасывания (диарея, снижение веса). Поражение легких часто сочетается с поражением сердечно-сосудистой системы и относится к числу неблагоприятных проявлений заболевания. Поражение почек обнаруживается у большинства больных, характеризуется преимущественным поражением сосудов почек. Наиболее тяжелое проявление — склеродермический почечный криз, обычно развивающийся в первые 5 лет болезни (основные проявления — артериальная гипертензия, быстропрогрессирующая почечная недостаточность, гиперренинемия, микроангиопатическая гемолитическая анемия, тромбоцитопения, застойная сердечная недостаточность, перикардит и неспецифические симптомы — головные боли, судороги).
Офтальмологические симптомы
Поражение органа зрения при склеродермии встречается довольно часто и носит разнообразный характер, который зависит от стадии и степени активности данного заболевания. В патологический процесс часто вовлекаются веки и параорбитальные ткани. Сначала развиваются отечные явления, затем — индурационные, позднее — атрофические. Отек век при ССД обычно плотный с инфильтрацией ткани, позднее появляются гиперемия (или цвет кожи век становится мраморным), беловатые пятна, окруженные фиолетовым ободком, развиваются рубцовые изменения, выпадают ресницы, суживается и укорачивается глазная щель, развивается блефарофимоз (своеобразный вид больного). Индурация с отеком или атрофией век, двусторонний энофтальм, наличие затруднений выворота век являются специфичными для склеродермии офтальмологическими симптомами. В ряде случаев при ССД встречаются папилломы, атеромы, серозные кисты, ксантелазмы, блефарохалазис и телеангиэктазии век. Сосуды конъюнктивы век при ССД ампулообразно расширены, в поздних стадиях заболевания развивается атрофия конъюнктивы, могут наблюдаться субконъюнктивальные геморрагии и лимфангиэктазии. При поражении слезной железы развивается сухой кератоконъюнктивит с нитчатым секретом, описаны случаи наличия абсцесса роговицы у больных с ССД, истончения склеры, атрофии мезодермального листка радужки, увеопатии с гетерохромией, осложненной катаракты и вторичной глаукомы (синдром Фукса), деструкции (без клеточных элементов), помутнений и задней отслойки стекловидного тела. При ССД могут развиваться нарушения функции глазодвигательных мышц (отек, склероз). На глазном дне выявляются признаки ангиопатии, макулодистрофии, могут развиваться нарушения кровообращения в сосудах сетчатки.
Диагностика
Для диагностики ССД применяются критерии Американской ревматологической ассоциации. К большим критериям относится проксимальная склеродерма (симметричное утолщение, уплотнение и индурация кожи пальцев проксимально от пястно-фаланговых и плюсне-фаланговых суставов), к малым критериям относятся: склеродактилия, рубцы на кончиках пальцев или потеря вещества подушечек пальцев, двусторонний легочный фиброз. Общий анализ крови — гипохромная анемия, повышение СОЭ, лейкоцитоз или лейкопения — изменения не являются специфичными. Общий анализ мочи — микрогематурия, протеинурия, лейкоцитурия. Иммунологические исследования — определение «склеродермических аутоантител».
Основные направления фармакотерапии ССД — профилактика и лечение сосудистых осложнений, в первую очередь феномена Рейно, подавление прогрессирования фиброза, воздействие на иммуновоспалительные механизмы ССД, профилактика и лечение поражения внутренних органов. Препаратами выбора при феномене Рейно являются — дигидропиридиновые блокаторы медленных кальциевых каналов. Наиболее эффективны ретардированные формы нифедипина (10-90 мг/сут.). Достаточно эффективными являются селективные блокаторы 5-НТ2-серотониновых рецепторов (кетансерин 60-120 мг/сут.) и а-адреноблокаторы (празозин 1-2 мг 1-4 раза в сутки). В тяжелых случаях (легочная гипертензия, почечный криз) используются внутривенное введение синтетического ПгЕ алпростадила или простациклина и тканевого активатора плазминогена. В комплексную терапию включаются антиагреганты: дипиридамол (300-400 мг/сут.), тиклопидин (250 мг 2 раза в сутки), низкомолекулярные декстраны (реополиглюкин). Пеницилламин — основной препарат, подавляющий развитие фиброза, стартовая доза в дебюте ССД составляет 125-250 мг через день, при неэффективности доза постепенно увеличивается до 300-600 мг в день. Глюкокортикоиды (не более 15-20 мг/сут.) показаны при явных клинических и лабораторных признаках воспалительной и иммунологической активности (миозит, альвеолит, серозит) на ранней отечной стадии.
Болезнь Шегрена
Болезнь Шегрена(Н. Sjogren, шведский офтальмолог, 1899-1986) — БШ — системное аутоиммунное заболевание, относящееся к диффузным болезням соединительной ткани, характеризуется поражением многих секретирующих эпителиальных (экзокринных) желез, главным образом слюнных и слезных.
Этиология неизвестна, большинство исследователей рассматривают БШ как следствие иммунопатологических реакций на вирусную инфекцию, предположительно ретровирусную.
Наиболее признанной является гипотеза аутоиммунного генеза БШ, в пользу которой свидетельствует частое обнаружение у больных как органоспецифических (к эпителию протоков слюнных желез и др.), так и органонеспецифических аутоантител (например, ревматоидных и антинуклеарных факторов, антител к некоторым ядерным антигенам — SS-A/Ro и SS-B/La).
Клинические проявления БШ можно разделить на железистые и внежелезистые. Железистые симптомы обусловлены поражением секретирующих эпителиальных желез и характеризуются главным образом их гипофункцией.
Офтальмологические симптомы
В развитии патологических изменений при болезни Шегрена различают три стадии: гипосекреция конъюнктивы, сухой конъюнктивит и сухой кератоконъюнктивит. Появляются жалобы на плохую переносимость ветра и кондиционированного воздуха, жжение, светобоязнь, ощущение «песка» и инородного тела за веком, наличие вязкого отделяемого (вследствие высокой вязкости конъюнктивальное отделяемое формируется в тонкие слизистые нити), характерно наличие негативной реакции на инстилляции индифферентных капель. Объективно выявляется уменьшение или отсутствие у краев век слезных менисков, локальный отек бульбарной конъюнктивы с переходом на свободный край века, наличие дегенеративных изменений эпителия конъюнктивы в пределах открытой глазной щели, образовавшихся (кнаружи и кнутри от роговицы) на конъюнктиве беловатых, небольшого размера бляшек с сухой и шероховатой поверхностью (бляшки Искерского-Бито), при глубоком паренхиматозном ксерозе конъюнктива приобретает серый оттенок и становится шероховатой. При резком снижении или полном отсутствии продукции слезной жидкости развивается ксероз и помутнение роговицы. Клинические формы роговичных поражений соответствуют тяжести заболевания — эпителиопатия (точечные дефекты эпителия роговицы — микроэрозии), эрозия роговицы, нитчатый кератит (эпителиальные нити на роговице), язва роговицы.
Вторым обязательным и постоянным признаком БШ является поражение слюнных железс развитием хронического паренхиматозного паротита. Для него характерны ксеростомия и увеличение слюнных желез. Нередко еще до появления этих признаков отмечаются сухость красной каймы губ, заеды, стоматит, увеличение регионарных лимфатических узлов, множественный кариес зубов. У трети больных наблюдается увеличение околоушных желез, приводящее к характерному изменению овала лица, описываемому в литературе как «мордочка хомяка». Околоушные железы при пальпации малоболезненны.
Сухость носоглоткис образованием сухих корок в носу, в просвете слуховых труб может приводить к временной глухоте и развитию отита. Сухость глотки, а также голосовых связок обусловливает осиплость голоса. Развивается субатрофический ринофаринголарингит.
Частыми осложнениями являются вторичные инфекции: синуситы, рецидивирующие трахеобронхиты и пневмонии. Поражение апокринных желез наружных половых органовнаблюдается примерно у &frac13, больных БШ. Слизистая оболочка влагалища гиперемирована, сухая, атрофичная, нередко больных беспокоят жгучие боли и зуд. Частым признаком БШ является сухость кожи. Изменения системы пищеваренияпри БШ наблюдаются часто и многообразны по своему характеру. Дисфагия обусловлена наличием ксеростомии, а также, в ряде случаев, гипокинезией пищевода. У многих больных развивается хронический атрофический гастрит с выраженной секреторной недостаточностью, клинически проявляющийся синдромом желудочной диспепсии (тяжесть и дискомфорт в эпигастрии после еды, отрыжка воздухом, тошнота, снижение аппетита). Реже наблюдаются боли в эпигастральной области. Патология желчных путей (хронический холецистит) и печени (персистирующий гепатит) наблюдается у большинства больных. Имеются жалобы на тяжесть и боли в правом подреберье, горечь во рту, тошноту, плохую переносимость жирной пищи. Вовлечение в процесс поджелудочной железы (панкреатит) проявляется болевым и диспепсическим синдромами.
Внежелезистые проявления БШочень разнообразны, носят системный характер. Артралгии, небольшая скованность по утрам, рецидивирующий неэрозивный артрит мелких, реже крупных суставов и болевые сгибательные контрактуры встречаются примерно у &frac23, больных. Признаки полимиозита (миалгии, умеренная мышечная слабость, незначительное повышение уровня креатинфосфокиназы в крови) наблюдаются у 5–10% больных. У большинства больных БШ отмечается регионарная лимфаденопатия.
Различные поражения дыхательных путейнаблюдаются у 50% больных. Сухость в горле, першение и царапание, сухой кашель и одышка являются наиболее частыми жалобами. Одышка чаще свидетельствует о поражении легочной паренхимы (интерстициальная пневмония и интерстициальный фиброз). Сравнительно редко при БШ наблюдаются рецидивирующие сухие и выпотные плевриты. У 20-30% больных отмечаются различные поражения почек— хроническая почечная недостаточность, реже наблюдается диффузный гломерулонефрит. У &frac13, больных БШ наблюдается синдром Рейно, чаще — стертые его формы. Клинические признаки периферической полинейропатии с нарушением чувствительности по типу «носков» и «перчаток», парестезии, реже — полиневриты и мононевриты, невриты лицевого и тройничного нервов наблюдаются у трети больных.
Диагностика
Наиболее информативными лабораторными показателями при БШ являются высокая СОЭ, лейкопения, гипергаммаглобулинемия (80-90%), наличие антинуклеарных и ревматоидных факторов (90-100%), а также антител к растворимым ядерным антигенам SS-A/Ro и SS-B/La (60-100%). У трети больных обнаруживаются поли- или моноклональные криоглобулины.
Основное место в лечении БШ принадлежит кортикостероидам и цитостатическим иммунодепрессантам (хлорбутин, циклофосфамид). В начальной стадии заболевания при отсутствии признаков системных проявлений и умеренных нарушениях лабораторных показателей целесообразно длительное лечение преднизолоном в малых дозах (5-10 мг/день). В выраженной и поздней стадиях заболевания при отсутствии признаков системных проявлений необходимо назначение преднизолона (5-10 мг/день) и хлорбутина (2-4 мг/день) с последующим длительным, в течение нескольких лет, приемом поддерживающих доз преднизолона (5 мг/день) и хлорбутина (6-14 мг/нед.). Пульс-терапия высокими дозами преднизолона и циклофосфана (1000 мг 6-метилпреднизолона внутривенно ежедневно в течение трех дней подряд и однократное внутривенное введение 1000 мг циклофосфана) с последующим переводом на умеренные дозы преднизолона (30-40 мг/день) и цитостатиков (хлорбутин 4-6 мг/день или циклофосфамид 200 мг внутримышечно 1-2 раза в неделю) является наиболее эффективным методом лечения больных с тяжелыми системными проявлениями БШ. Экстракорпоральные методы лечения (гемосорбция, криоадсорбция, плазмаферез, двойная фильтрация плазмы) в комбинации с пульстерапией наиболее эффективны при лечении больных БШ с язвенно-некротическим васкулитом, гломерулонефритом, полиневритом, миелополирадикуло-невритом, цереброваскулитом, обусловленными криоглобулинемией.
Местная терапия при сухом кератоконъюнктивите направлена на преодоление гиполакримии, предотвращение вторичной инфекции, ускорение процессов регенерации эпителия конъюнктивы и роговицы. Средства слезозаместительной терапии восполняют дефицит водного слоя прекорнеальной слезной пленки и удерживают ее в стабильном положении — слеза натуральная, лакрисин, лакрисифи, лакримал, лакрипос, видисик, офтагель и т.д. (кроме биоадгезии, увеличивает вязкость слезы, утолщает муциновый и водные слои слезной пленки). Частота использования различных препаратов зависит от тяжести и формы заболевания — от 4-6 до 10 раз в день и более.
При легкой степени тяжести ксероза рекомендуется использовать заменители слезной жидкости с низкой вязкостью, содержащие поливиниловый спирт (ПВС) или поливинилпирролидон (ПВП) (офтагель, лакримал, лакофталь, ликвифилм). Поливиниловый спирт имеет поверхностное давление, сходное с давлением водно-муцинового слоя слезной пленки и обладает способностью связывать воду. При средней степени тяжести ксероза рекомендуется применять заменители слезной жидкости, содержащие целлюлозу (слеза натуральная, лакрисифи, лакримал) и полимеры, состоящие из карбомера (офтагель, видисик). Химической основой карбомера является акриловая кислота, гель на основе карбомера обладает тиксотропным свойством, т.е. он превращается в жидкость под влиянием сил сдвига, вследствие этого препарат быстро распределяется по поверхности глазного яблока и дольше удерживается на ней.
При дегенеративных изменениях эпителия конъюнктивы и роговицы используются лекарственные средства, оказывающие репаративное действие — декспантенол (корнерегель), 5% мазь, актовегингель 20%, солкосерил–гель 20%, баларпан, витасик). При признаках местной аллергической реакции дополнительно назначают кромоглициевую кислоту (лекролин), 2% р-р или лодоксамид, 0,1% р-р и азеластин, 0,05% р-р. При выраженном воспалительном процессе применяются НПВС — диклофенак, 0,1% р-р, индометацин, 0,1% р-р. При выраженном снижении слезопродукции (результат пробы по Schirmer O. менее 5 мм, а по Jones L.T. — 2 мм и ниже), неэффективности лекарственной терапии в течение 1 месяца, наличии тяжелых изменений роговицы (ее истончение или изъязвление, нитчатый кератит) показана обтурация слезных точек или канальцев. Эта задача решается сейчас с помощью различных средств. Наибольшее распространение получила полимерная обтурация слезоотводящих путей (пробочки-обтураторы слезных точек и обтураторы слезных канальцев). С целью оценки ожидаемого эффекта от планируемой долгосрочной обтурации слезоотводящих путей Herrick R.S. (1994) рекомендует первоначально вводить в оба слезных канальца коллагеновые обтураторы, которые самостоятельно рассасываются через 4-7 дней, если в течение этого срока отмечается заметный клинический эффект, в них вводят те же изделия, но уже из нерассасывающегося силикона.
С целью нормализации трофики и секреции слюнных желез используют новокаиновые блокады. В случаях обострения хронического паротита (и для профилактики его рецидивов) применяют аппликации 10-30% раствора димексида. В случаях развития гнойного паротита в протоки слюнных желез вводят антибиотики и местно назначают противогрибковые препараты. Для уменьшения проницаемости протоков внутривенно или внутримышечно вводят препараты кальция. При сухости трахеи и бронхов рекомендуется длительный прием бромгексина (8-16 мг 3 раза в сутки в течение 2-3 мес.). При наличии симптомов хронического гастрита с секреторной недостаточностью в течение длительного времени проводят заместительную терапию. Недостаточность панкреатической секреции требует приема ферментов: панзинорма, креона, фестала курсами по 2-3 мес. или постоянно.
Подагра — гетерогенное по происхождению заболевание, характеризующееся отложением в различных тканях кристаллов уратов в форме моноурата натрия или мочевой кислоты.
Детерминирующим фактором в развитии подагры являются различные по происхождению нарушения метаболизма мочевой кислоты (синтеза и/или выведения), приводящие к стойкому повышению ее уровня в крови — гиперурикемии.
В случае содержания мочевой кислоты в крови или тканевой жидкости более 0,42 ммоль/л возникает опасность кристаллизации уратов. При понижении температуры кристаллизация мочевой кислоты облегчается, в связи с этим отложение кристаллов уратов происходит в основном в аваскулярных тканях (суставном хряще и хряще ушных раковин), в относительно плохо кровоснабжаемых структурах (сухожилиях, связках) или в сравнительно плохо кровоснабжаемых анатомических областях (в частности, в стопах).
Клиническая картина
Острый артрит. Для первой атаки подагры типичен моноартрит и преимущественное поражение суставов стопы. Большинство подагрических атак проявляется ночью и протекает с быстрым нарастанием эритемы и температуры вокруг сустава, отечностью и болезненностью. Во время приступа подагры нередко отмечаются умеренная лихорадка, лейкоцитоз и повышение СОЭ. Обычная продолжительность приступа — несколько дней, реже несколько недель. Характерной особенностью подагрического артрита является спонтанное полное обратное развитие симптомов.
Хроническая подагра. Характеризуется развитием тех или иных постоянных проявлений заболевания: тофусов (значительных скоплений кристаллов уратов) различной локализации, хронического артрита, поражения почек или мочекаменной болезни. От первой «атаки» болезни до развития хронической подагры проходит в среднем 11 лет (от 3 до 42 лет).
Наиболее частая локализация видимых при непосредственном осмотре подкожно или внутрикожно расположенных тофусов — в области пальцев кистей и стоп, коленных суставов, выступов по локтевой поверхности предплечий, а также синовиальных сумок, сухожилий и ушных раковин. Иногда над тофусом может изъязвляться кожа, при этом спонтанно выделяется его содержимое, имеющее пастообразную консистенцию и белый цвет.
Хронический артрит при подагре может вовлекать различное количество суставов. Нередко поражаются мелкие суставы кистей и стоп. Суставной синдром может включать деструктивные признаки, деформацию и тугоподвижность суставов. Инфильтрация суставных тканей уратами сопровождается воспалительной реакцией тканей, окружающих сустав.
Поражение почек может возникнуть на любом этапе заболевания. Наиболее частыми клиническими признаками являются умеренная протеинурия, снижение относительной плотности мочи, развитие артериальной гипертензии. В почечной дисфункции преобладают канальцевые нарушения. В 10% случаев развивается терминальная стадия ХПН.
Офтальмологические симптомы
Образование подагрических тофусов — белесоватых безболезненных образований — возможно (встречается редко) в коже век, тофусы образуются вследствие подкожных отложений кристаллов мочевой кислоты, при самопроизвольном вскрытии происходит отхождение содержимого тофуса в виде белой или желтоватой пастообразной массы, вторичное инфицирование происходит редко (ураты обладают бактерицидным эффектом). Иногда при подагре развиваются конъюнктивиты, склериты, кератиты, ириты и иридоциклиты. При подагрическом кератите отложение кристаллов мочевой кислоты наблюдается в роговице появляются инфильтраты, имеющие вид узелков желтоватого цвета, узелки могут сливаться и изъязвляться. Подагрические ирит и иридоциклит развиваются обычно внезапно как приступ подагры, появляются сильная болезненность, выраженная смешанная инъекция глазного яблока, обильный фибринозный экссудат и хемоз конъюнктивы, отмечается поражение глубоких слоев радужной оболочки и цилиарного тела, процесс может осложняться помутнением стекловидного тела, течение иридоциклита при подагре упорное с рецидивами.
Диагностика
При остром приступе подагры в общем анализе крови обнаруживаются лейкоцитоз с нейтрофильным сдвигом влево и увеличение СОЭ, в биохимическом анализе крови типично повышенное содержание мочевой кислоты в сыворотке. Наибольшую ценность в диагностике подагры имеет поляризационная микроскопия синовиальной жидкости и других тканей (тофусов), при которой удается обнаружить характерные кристаллы уратов, имеющие иглообразную форму. Важное значение имеет определение суточного выделения мочевой кислоты с мочой.
Для купирования острого подагрического артрита — колхицин внутрь, в первоначальной дозе 0,5 мг, затем каждый час дополнительно по 0,5 мг препарата до полного купирования артрита, препарат принимают не более суток. Среди НПВП предпочтение отдается препаратам с быстрым началом действия и наиболее активным в противовоспалительном отношении — индометацин, диклофенакнатрий (перорально 50-100 мг или внутримышечно 75 мг), нимесулид, напроксен и др. При необходимости через каждые 2-3 часа прием НПВП повторяют (диклофенак-натрий 25-50 мг до 200 и даже 400 мг в сутки). При их неэффективности проводится глюкокортикоидная терапия, чаще внутрисуставная. При нефропатии широко применяется плазмаферез.
В межприступный период назначаются урикозурические средства. В этой группе препаратов выгодно отличается бензбромарон (хипурик, дезурик, нормурат) — препарат пролонгированного действия (0,08-0,6 г в день). Урикостатические средства — аллопуринол, стартовая доза 100 мг/сут. с последующим увеличением дозы до 300 мг/сут. — 3-4 недели.
Лечение острой почечной недостаточности вследствие блокады внутрипочечного оттока мочи кристаллами уратов относится к разряду критических и требует незамедлительной интенсивной терапии. Осуществляются меры, направленные на стимуляцию форсированного диуреза — внутривенное введение большого количества жидкости и одновременное применение салуретиков в больших дозах (фуросемид до 2 г в сутки). Назначается аллопуринол внутрь в суточной дозе из расчета 8 мг/кг и средства, ощелачивающие мочу (гидрокарбонат натрия внутривенно, ацетазоламид перорально). Проводимая терапия считается эффективной, если в течение 1-2 суток удается добиться диуреза, составляющего не менее 100 мл в час. При отсутствии должного эффекта применяется гемодиализ.