Скарлатина: симптомы, диагностика и лечение
Скарлатина
Скарлатина — острый инфекционный процесс в ротоглотке, спровоцированный стрептококковой инфекцией. Основные симптомы — общая интоксикация, лихорадка, боль и першение в горле, малиновый язык, дерматозная сыпь. Скарлатина опасна склонностью к развитию постинфекционных осложнений со стороны разных органов и систем. Поэтому при подозрении на это заболевание не стоит медлить с диагностикой и лечением.
Характеристика возбудителя и пути заражения
- Аэрогенный (воздушный) и воздушно-капельный. Возбудитель поступает в воздушную среду при кашле, чихании и внедряется в организм здорового человека при вдыхании зараженного воздуха.
- Контактно-бытовой. Инфекция с кожи, слизистых оболочек ротовой полости выделяется на столовые приборы, бытовые предметы. Заражение происходит при непосредственном контакте с носителем инфекции при объятии, рукопожатии или через предметы обстановки.
После перенесенной инфекции формируется типоспецифический иммунитет, что не исключает возможность заражения другим фенотипом стрептококка.
Скарлатина — сезонное заболевания, уровень заболеваемости возрастает в осенне-зимний период.
Позвоните прямо сейчас Записаться к педиатру Выбрать времяПатогенез скарлатины

У здорового человека стрептококковая инфекция проникает через верхние дыхательные пути, встречает препятствие в виде иммунной и мукоцилиарной системы, которые обеспечивают удаление микроорганизмов наружу, не допуская их размножения и повреждения слизистой оболочки ротоглотки.
У людей с ослабленным иммунитетом, хроническими заболеваниями β-гемолитический стрептококк группы А преодолевает защитный механизм, через дыхательные пути проникает в клетки респираторного тракта, запускает воспалительный процесс. В очаге инфекции микроорганизмы размножаются, выделяют в кровь токсины, которые способствуют общей интоксикации и бактериемии.
Токсические вещества в общем кровотоке активизируют расширение мелких сосудов в различных органах, в частности кожных покровах в виде специфической сыпи, оказывают аллергизирующее воздействие. Если в кровь попадает непосредственно сам возбудитель, то возрастает угроза повреждения других органов и систем: сердечных и мозговых оболочек, лимфатических узлов, слухового аппарата.
На следующем этапе постепенно формируется антитоксический иммунитет, аллергические реакции и признаки интоксикации стихают.
Справка! При атипичной форме скарлатины входными воротами для инфекции служит раневая и ожоговая поверхность, крайне редко — половые органы.
Симптомы
Получите консультацию у специалистов:
Инкубационный период продолжается от 2 до 12 дней, преимущественно длится 2–3 дня.
Болезнь начинается остро, и сопровождается признаками интоксикации:
- головной болью,
- учащенным сердцебиением,
- ломотой в мышцах,
- апатией,
- сонливостью,
- незначительным повышением температуры тела.
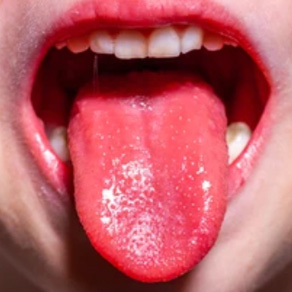
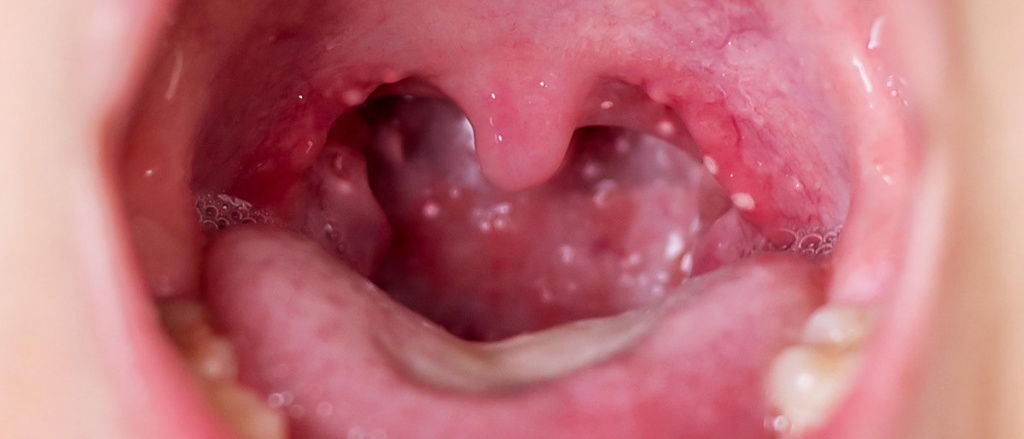
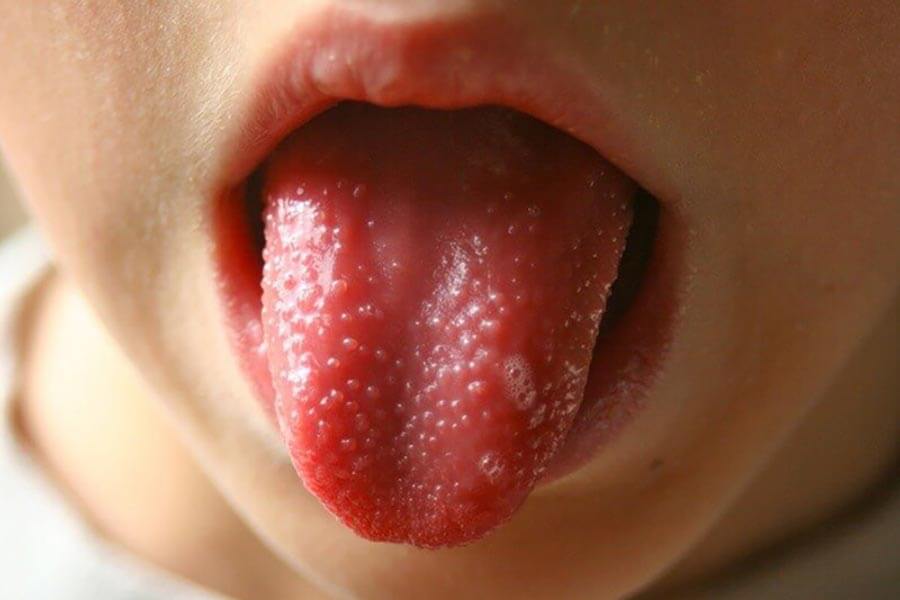
Ощущается боль в горле, дискомфорт при глотании. При осмотре глотки выявляется гипертрофия и отек миндалин, дужек язычка, мягкого неба. В отдельных случаях миндалины покрыты белесым или слизисто-гнойным налетом. На 4–5 день заболевания язык становится зернистым, малинового цвета с гипертрофированными сосочками. Лимфатические узлы при пальпации болезненны, увеличены.
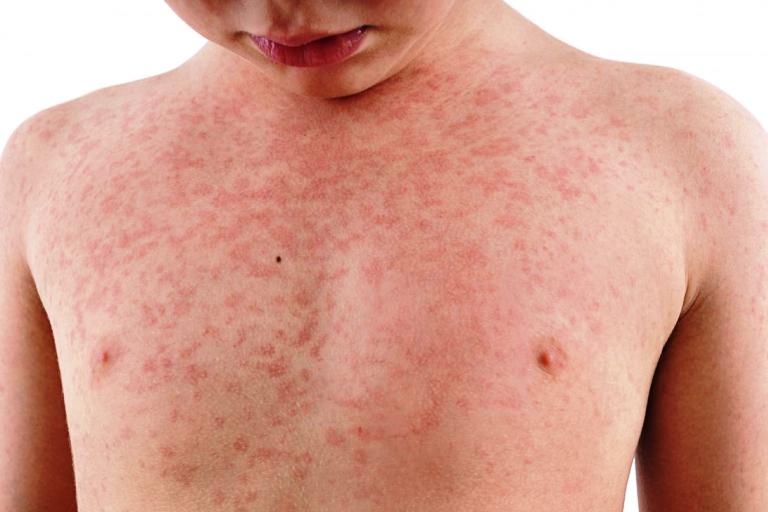
Типичный признак скарлатины — мелкоточечная сыпь. Появляется на 1–4 день болезни, и локализуется на лбу, щеках, верхней части туловища. При надавливании высыпания временно исчезают. Кожа носогубного треугольника чистая от сыпи, бледная. На локтевом и подколенном сгибе, в паху, подмышечной впадине сыпь сгущается, и образует большую эритему.
Спустя 4–5 дней общее состояние пациента стабилизируется, клинические проявления стихают, сыпь бледнеет. Полностью высыпания проходят через 7–10 дней, оставляют крупнопластинчатое шелушение на ладонях и стопах, и мелкочешуйчатое на коже.
При проникновении инфекции в организм через раны, ссадины, ожоговые поверхности поражений в области зева не наблюдается. Вокруг места повреждения кожи образуется гнойно-некротический очаг, от которого распространяется сыпь.
В отдельных случаях у взрослых скарлатина протекает со стертой симптоматикой: слабовыраженный интоксикацией, умеренной отечностью покраснения зева, с бледной сыпью. Иногда, также у взрослых, заболевание имеет крайне тяжелое течение с развитием токсико-септического шока, сердечно-сосудистой недостаточности. Интенсивность клинических проявлений зависит от состояния иммунной системы, дозы возбудителя.
Осложнения
Нежелательные последствия скарлатины это токсикосептические, аллергические и аутоиммунные поражения внутренних органов и систем. Чаще всего заболевание на ранней стадии отягощает воспаление лимфатических узлов и уха.
Поздние осложнения:
- кардит — воспалительное поражение различных оболочек миокарда,
- артрит — воспаление суставов,
- ревматизм — инфекционно-аллергическое поражение соединительной ткани, преимущественно сердца и сосудов,
- нефрит и гломерулонефрит — иммуновоспалительный процесс в почках,
- стрептококковый васкулит,
- сепсис — заражение крови,
- некротический миозит — воспаление скелетных мышц.
У 2–4% пациентов происходит повторное заражение возбудителем. Но во второй раз заболевание проходит в более легкой форме.
Диагностика
Специфические симптомы позволяют диагностировать скарлатину по клинической картине и жалобам пациента. Активность воспаления определяют с помощью клинического анализа крови. Для стрептококковой инфекции характерно высокое содержание нейтрофилов, повышенная скорость оседания эритроцитов, наличие незрелых палочкоядерных нейтрофилов.
При развитии осложнений пациенты нуждаются в консультации узких специалистов — ревматолога, кардиолога, инфекциониста, нефролога, отоларинголога. С учетом специфики симптомов назначают инструментальные исследования: УЗИ сердца, почек, отоскопию (осмотр уха), электрокардиограмму.
Как лечить скарлатину
Терапию проводят в домашних условиях. При тяжелой форме заболевания пациента госпитализируют в инфекционное отделение. На весь период лихорадки назначают постельный режим, обильное питье, щадящее питание. При наличии боли в горле и болезненности при глотании пациента переводят на пищу жидкой консистенции.
Для уничтожения стрептококковой инфекции назначают антибактериальные препараты пенициллинового ряда курсом 10–12 дней. При неэффективности пенициллина в течение пяти дней его меняют на макролиды, цефалоспорины.
В дополнение к этиотропному лечению назначают симптоматическую терапию:
- Нестероидные противовоспалительные препараты хорошо снимают боль, прекращают воспаление, обладают жаропонижающим действием. Имеют побочные эффекты для сердечно-сосудистой и пищеварительной системы, поэтому дозировку, лекарственную форму, продолжительность курса определяет врач в индивидуальном порядке.
- Антисептические средства обеззараживают слизистые оболочки, устраняют болезненность в горле. На выбор используют таблетки, пастилки для рассасывания, спрей для орошения горла, растворы для полоскания.
- Противоаллергические препараты тормозят выработку медиаторов воспаления и боли, снижают выраженность симптомов.
- Миорелаксанты снимают мышечный спазм, расслабляют гладкую мускулатуру. Их применение оправдано в случае мышечной, суставной и головной боли.
- Витамины и иммуномодуляторы помогают восполнить дефицит витаминов, микро- и макроэлементов, стимулируют защитный механизм, ускоряют сроки выздоровления.
При выраженной интоксикации стафилококковой инфекцией, сильной рвоте, диарее внутривенно вводят солевые растворы для восстановления кислотно-щелочного равновесия, недопущения обезвоживания. Сердечно-сосудистые отклонения корректируют кардиологическими препаратами.
В подостром периоде хороший эффект оказывают физиопроцедуры: электрофорез с анестетиком, ингаляции с эфирными маслами и гормональными средствами, магнитотерапия, УВЧ.
При развитии гнойно-воспалительных процессов, образовании абсцессов проводят хирургическое лечение. Через небольшой надрез удаляют содержимое, промывают полость раны антибактериальными и антисептическими растворами.
"