Желтая лихорадка - причины появления, симптомы заболевания, диагностика и способы лечения
Желтая лихорадка
Желтая лихорадка: причины появления, симптомы, диагностика и способы лечения.
Определение
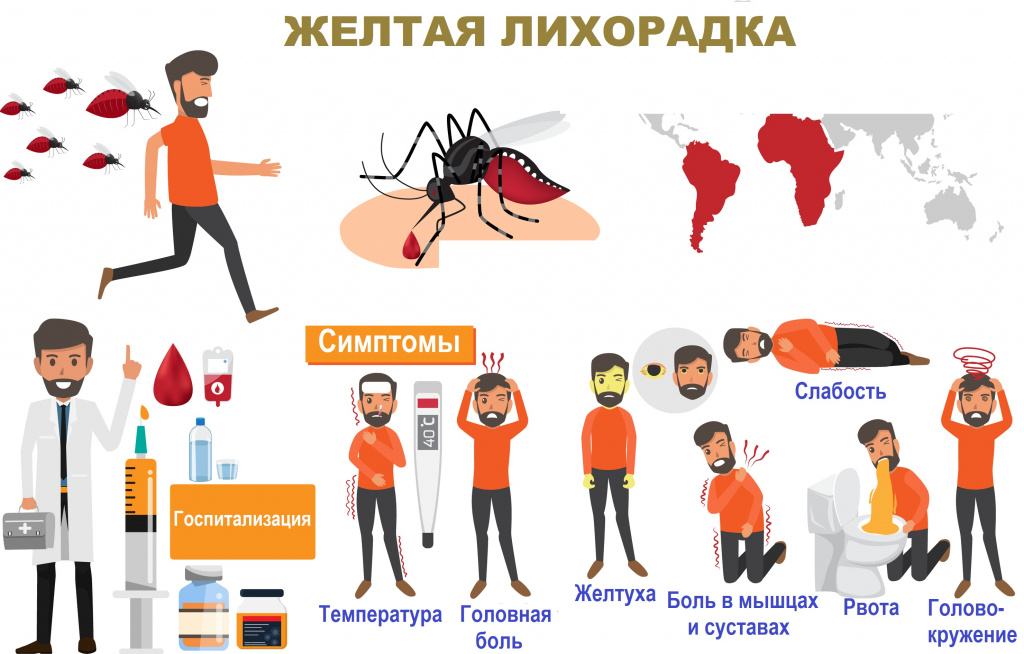
Желтая лихорадка (лихорадка амарилльная, тиф амарилльный) – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдромов. Заболевание относится к карантинным ввиду особой опасности. Случаи возникновения эпидемий желтой лихорадки подлежат международной регистрации.
Ежегодно желтая лихорадка поражает около 200 тыс. человек, около 90% всех случаев заболевания диагностируются в Африке. По статистике, около половины заболевших умирают в течение первых 7 дней, а у части пострадавших развиваются тяжелые осложнения. Летальность составляет от 5 до 20%.
Причины появления желтой лихорадки
Причиной желтой лихорадки является РНК-содержащий арбовирус Viscerophilus tropicus из семейства флавивирусов. Он имеет антигенное родство с вирусами японского энцефалита, Денге и энцефалита Сент-Луис.
Вирус желтой лихорадки устойчив во внешней среде, способен длительно (более 12 месяцев) сохраняться в замороженном состоянии и при высушивании, но быстро погибает при нагревании до 60°C, под воздействием ультрафиолетовых лучей, хлорки и обычных дезинфицирующих средств. Плохо переносит кислую среду.
Желтая лихорадка относится к категории зооантропонозов, то есть ею могут болеть как люди, так и животные. Резервуаром и источником инфекции являются животные – обезьяны, сумчатые, грызуны и насекомоядные.
Желтая лихорадка распространяется трансмиссивным путем – через укусы инфицированных самок комаров.Насекомое способно передавать вирус на протяжении десяти дней с момента укуса больного животного или человека. Передача вируса при температуре окружающей среды ниже 18°С не происходит. Человек может стать источником инфекции только при наличии переносчика (то есть только через комара).
Попав в организм, вирус начинает распространяться от места укуса к лимфатическим узлам, где происходит его размножение и накопление. Через некоторое время он обнаруживается повсеместно, оседает в тканях различных органов (в печени, селезенке, почках, головном и костном мозге, сердечной мышце), поражает сосудистую систему и вызывает воспаление. В результате нарушения трофики и прямого токсического действия вируса происходит некротическая деструкция тканей. Повышение проницаемости сосудистой стенки способствует формированию большого количества микроскопических внутренних кровоизлияний.
Второй по распространенности причиной заражения считается непосредственный контакт здорового человека с кровью, содержащей возбудителя, – например, это может произойти при обработке туш больных животных.
Вспышки заболевания возникают преимущественно в тропических странах. Распространенность болезни достигает максимума в период проливных дождей, то есть при высокой влажности.
Завоз желтой лихорадки в страны с умеренным климатом, включая Россию, не исключен – источником инфекции могут быть люди, посещающие страны, где находятся природные очаги заболевания.
Эпидемия желтой лихорадки развивается при наличии трех условий: носители вируса, переносчики вируса и благоприятные погодные условия.

Классификация заболевания
Существует три варианта желтой лихорадки у людей:
- эндемический («лихорадка джунглей») – распространен в сельской местности, передается человеку комарами от инфицированных диких приматов,
- эпидемиологический («лихорадка населенных пунктов») – распространен в мегаполисах, вызывает большинство вспышек и эпидемий, передается комарами от больного человека здоровому,
- промежуточный вариант.
- первая волна лихорадки (острая),
- фаза ремиссии,
- вторая волна лихорадки (токсическая),
- выздоровление.
- бессимптомная форма (чаще у детей),
- очень легкая, с непродолжительной лихорадкой,
- легкая, с 2-3-дневной лихорадкой, головной болью, тошнотой, незначительной альбуминурией и незначительным повышением температуры,
- средняя, с выраженной головной болью и болью в пояснице, тошнотой, рвотой, обычно с двухволновым течением, кровавой («черной») рвотой,
- злокачественная, со всеми клинические симптомы и с крайне высоким риском летального исхода.
Инкубационный период продолжается от трех до шести дней, редко – до 10 суток.
Первая волна болезни продолжается не более недели и характеризуются нарастающими признаками интоксикации. В это время человек может испытывать следующие симптомы:
- сильный жар и озноб,
- резкое повышение температуры тела вплоть до 40°С,
- ярко выраженные головные боли, приступы мигрени,
- гиперемия (патологическое переполнение кровью сосудов) кожи лица, зоны плеч и шеи,
- отечность век,
- мышечная слабость, болезненность в области спины, в руках и ногах,
- пожелтение кожи и склер,
- тошнота и рвота (иногда с примесью желчи),
- учащение сердцебиения,
- кровоточивость десен, носовые кровотечения, покраснение склер, слизистых оболочек рта, языка,
- светобоязнь и слезотечение,
- нарушение сна,
- увеличение селезенки и печени (гепатоспленомегалия).
Но у некоторых больных, которые своевременно не получили лечение после ремиссии начинается токсическая фаза, для которой характерны следующие симптомы:
- усиление желтухи,
- кашель и одышка,
- брадикардия (меньше 40 ударов в минуту), снижение артериального давления,
- субфебрильная температура тела,
- несформированный стул дегтеобразной консистенции (признак кишечного кровотечения),
- петехии (точечные кровоизлияния),
- уменьшение суточного объема выделяемой мочи (олигурия вплоть до анурии), в моче отмечают примесь крови,
- бред, галлюцинации, спутанность сознания,
- выраженная бледность и цианотичность (синюшность) кожных покровов,
- резкие боли в животе, сильная рвота с кровью (консистенция кофейной гущи).
У детей желтая лихорадка проходит практически бессимптомно или с легкими симптомами в виде невысокой температуры и желтухи.
Диагностика желтой лихорадки
Диагностировать желтую лихорадку крайне сложно, поскольку ее нередко путают с другими заболеваниями – например, с малярией, лептоспирозом, вирусом Зика или с обычным отравлением.
В первые дни общий анализ крови показывает лейкопению со сдвигом лейкоцитарной формулы влево, снижением концентрации нейтрофилов, тромбоцитов. В последующем развивается лейкоцитоз, прогрессирует тромбоцитопения, растет гематокрит.
№ 1515 Клинический анализ кровиB03.016.003 (Номенклатура МЗ РФ, Приказ №804н) Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исс.
"



