Лихорадка денге классическая лихорадка денге (A90) > Справочник заболеваний MedElement > MedElement

Лихорадка денге [классическая лихорадка денге] (A90)
Лихорадка Денге (син.: костоломная лихорадка, суставная лихорадка, лихорадка жирафов, пятидневная лихорадка, семидневная лихорадка, финиковая болезнь) – острая вирусная болезнь, протекающая с лихорадкой, интоксикацией, миалгией и артралгией, экзантемой, лимфаденопатией, лейкопенией. Некоторые варианты протекают с геморрагическим синдромом. Относится к трансмиссивным зоонозам.[1,2]
Облачная МИС МедЭлемент"
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 5500 KZT / 27 BYN - 1 рабочее место в месяц
Классификация
Выделяют 2 клинические формы:
· классическая лихорадка Денге (DF),
· геморрагическая/шоковая лихорадка Денге (DHF/DSS).
По классификации ВОЗ (2012г.) [3,4]: с акцентом на тяжесть болезни и раннее выявление предвестников в геморрагической/шоковой лихорадке Денге выделяют клинические формы:
· лихорадка Денге без предвестников (warningsign),
· лихорадка Денге с предвестниками,
· тяжелая лихорадка Денге.
Периоды течения геморрагической/шоковой Денге:
· лихорадочный (1–3-й день),
· критический (4–8-й день),
· выздоровления (с 8-го дня), что соответствует двугорбой температурной кривой (первая волна лихорадки, период апирексии, второй кратковременный подъем температуры).
Этиология и патогенез
Возбудитель денге относится к арбовирусам, роду Flavivirus, семейству Feaviviridae. Геном представлен однонитевой РНК. Размеры вириона 40–45 нм. Имеет дополнительную суперкапсидную оболочку, с которой связаны антигенные и гемагглютинирующие свойства. Устойчивость в окружающей среде средняя, хорошо сохраняется при низких температурах (–70 °С) и в высушенном состоянии, чувствителен к формалину и эфиру, инактивируется при обработке протеолитическими ферментами и при нагревании до 60 °С. Известны четыре антигенных серотипа вируса денге: DEN I, DEN II, DEN III, DEN IV. Вирус денге передаётся человеку через укусы комаров и поэтому входит в экологическую группу арбовирусов. Выраженной зависимости клинической картины от серотипа вируса не установлено. Вирус обладает слабой цитопатической активностью. Его репликация происходит в цитоплазме поражённых клеток. У обезьян он вызывает бессимптомную инфекцию с формированием прочного иммунитета. Вирус патогенен для новорождённых белых мышей при заражении в мозг или внутрибрюшинно. Вирус размножается в культурах тканей почек обезьян, хомячков, яичек обезьян, а также на линиях клеток HeLa, КВ и кожи человека.
Заражение происходит при укусе инфицированным комаром. Первичная репликация вируса происходит в регионарных лимфатических узлах и клетках эндотелия сосудов. В конце инкубационного периода развивается вирусемия, сопровождающаяся развитием лихорадки и интоксикацией. В результате вирусемии поражаются различные органы и ткани. Именно с органными поражениями связывают повторную волну лихорадки. Выздоровление связано с накоплением в крови комплементсвязывающих и вируснейтрализующих антител, которые сохраняются в течение нескольких лет. Подобная схема патогенеза характерна для классической денге, которая развивается при отсутствии предшествующего активного или пассивного иммунитета. При ГЛД помимо клеток эндотелия поражаются клетки макрофагальномоноцитарной системы [моноциты, гистиоциты, звездчатые ретикулоэндотелиоциты (купферовские клетки)]. Это связано с феноменом иммунологического усиления, сущность которого состоит в том, что у лиц, имеющих антитела против вируса денге (чаще I, III или IV типов) в результате пассивного (дети до 1 года) или активного иммунитета (инфицированных другим типом вируса, чаще II), образуются циркулирующие иммунные комплексы «антиденге иммуноглобулин–вирус денге», которые связываются с Fc-рецепторами моноцитов. Вследствие этого происходит резкая активация его репликации, уровень вирусемии, по экспериментальным данным, возрастает более чем в 50 раз. Развивается генерализованная воспалительная реакция, сопровождающаяся активацией комплемента, резким повышением проницаемости сосудов микроциркуляторного русла, приводящим к плазморее со снижением объёма циркулирующей крови, поступлением в кровоток тканевых факторов гемостаза, активацией системы гемостаза, потреблением факторов гемостаза, развитием коагулопатии потребления, расстройствами микроциркуляции. Клинически эти процессы манифестируют геморрагическим синдромом и СШД.
Эпидемиология
Источник возбудителя инфекции — больной человек и обезьяны, у которых заболевание может протекать латентно. В эндемичных регионах существуют природные очаги болезни, в которых циркуляция вируса происходит между обезьянами, лемурами, белками, летучими мышами и, возможно, другими млекопитающими. Переносчики — комары рода Aedes (A. aegypti, A. albopictus, A. cutellaris, A. polinesiensis), возможно, определённая роль принадлежит комарам родов Anopheles и Culex. Комары рода Aedes после кровососания становятся заразными через 8–12 дней в зависимости от температурных условий. Их способность к заражению сохраняется в течение жизни, т.е. 1–3 мес, однако при температуре воздуха ниже 22 °С размножения вируса в организме комара не происходит, поэтому ареал денге меньше ареала комаров-переносчиков и ограничивается 42° северной и 40° южной долготы. Заражение человека в эндемичных регионах привело к формированию стойких антропургических очагов инфекции независимо от природных условий. В этих очагах источник возбудителя — больной человек, который становится заразным почти за сутки до начала болезни и остаётся заразным в течение первых 3–5 дней болезни. Основной переносчик возбудителя в человеческой популяции — комар A. aeguti, обитающий в жилище человека. Самка комара кусает человека днём. Комар наиболее активен при температуре 25–28 °С, при этой же температуре его численность достигает максимума, а сроки заразительности после кровососания минимальны. Человек высоковосприимчив к лихорадке денге, заражение происходит даже при однократном укусе комаром. У человека каждый из четырёх типов вируса способен вызывать классическую форму лихорадки денге и ГЛД. Иммунитет после перенесённой болезни кратковременный, длится несколько лет, типоспецифический, поэтому после перенесённой болезни человек остаётся восприимчивым к другим серотипам вируса. Крупные эпидемии всегда связаны с заносом типа вируса, не свойственного данному региону или в регионы (страны), где отсутствует эндемическая заболеваемость. Эпидемиология классической лихорадки денге и ГЛД существенно различается. Классическую денге наблюдают среди местных жителей, преимущественно детей и приезжих любого возраста, а ГЛД заболевают главным образом дети. Пики заболеваемости приходятся на две возрастные группы: до 1 года, имеющие пассивный иммунитет против вируса другого типа, и дети 3-летнего возраста, переболевшие классической денге. В первой группе формируется иммунный ответ по типу первичного, во второй — по типу вторичного. Тяжёлая форма ГЛД — шоковый синдром денге чаще всего развивается при заражении вторым типом вируса при инфицировании детей, перенёсших в прошлом денге, вызванную вирусами I, III или IV типа. Так, во время эпидемии на Кубе в 1981 г. было установлено, что у более 98% больных тяжёлое течение болезни и шоковый синдром денге были связаны с заражением вирусом II типа при наличии антител к вирусу I типа.
Клиническая картина
Cимптомы, течение
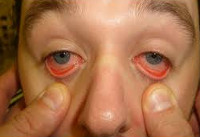
Классическая лихорадка денге начинается с кратковременного продромального периода. Во время него отмечают недомогание, конъюнктивит и ринит. Однако чаще продромальный период отсутствует. Болезнь начинается с озноба, быстрого повышения температуры до 38–41 °С, сохраняющейся в течение 3–4 дней (начальный период болезни). Больные жалуются на сильную головную боль, боли в глазных яблоках, особенно при движении, мышцах, крупных суставах, позвоночнике, нижних конечностях. Это приводит к затруднению при любом движении, обездвиживает больного (название болезни происходит от английского «dandy» — медицинские носилки). При тяжёлом течении болезни наряду с сильной головной болью возможны рвота, бред, потеря сознания. Нарушается сон, ухудшается аппетит, во рту появляется горечь, резко выражена слабость и общее недомогание. Уже с первого дня болезни изменяется внешний вид больного: лицо ярко гиперемировано, выражена инъекция сосудов склер, гиперемия конъюнктивы. Часто на мягком нёбе появляется энантема. Язык обложен. Глаза прикрыты из-за светобоязни. Отмечают увеличение печени, однако желтухи не наблюдают. Характерно увеличение периферических лимфатических узлов. К концу 3-х суток или на 4-е сутки температура критически снижается до нормальной. Период апирексии длится обычно 1–3 дня, затем температура повышается вновь до высоких цифр. У некоторых больных периода апирексии в разгар болезни не наблюдают. Характерный симптом — экзантема. Сыпь появляется обычно на 5–6-й день болезни, иногда раньше, сначала на грудной клетке, внутренней поверхности плеч, затем распространяется на туловище и конечности. Характерна пятнисто-папулёзная сыпь, которая часто сопровождается зудом, оставляет после себя шелушение. Общая продолжительность лихорадки — 5–9 дней. В гемограмме в начальном периоде — умеренный лейкоцитоз и нейтрофилёз, позже — лейкопения, лимфоцитоз. Возможна протеинурия. При атипичной лихорадке денге наблюдают лихорадку, анорексию, головную боль, миалгию, эфемерную сыпь, полиаденопатия отсутствует. Длительность болезни не превышает 3 сут.
Клиника геморрагической лихорадки денге. Типичные случаи ГЛД характеризуются четырьмя главными клиническими признаками: высокой температурой, геморрагиями, гепатомегалией и недостаточностью кровообращения. Болезнь начинается с внезапного повышения температуры тела до 39–40 °С, сильного озноба, головной боли, кашля, явлений фарингита. В отличие от классической денге миалгию и артралгию наблюдают редко. В тяжёлых случаях быстро развивается прострация. Характерна выраженная гиперемия и одутловатость лица, блеск глаз, гиперемия всех видимых оболочек. Нередко отмечают скарлатиноподобное покраснение всего тела, на фоне которого появляется точечная сыпь, в основном на разгибательных поверхностях локтевых и коленных суставов.
В последующие 3–5 дней болезни появляется кореподобная пятнисто-папулёзная или скарлатиноподобная сыпь на туловище, а затем — на конечностях и лице. Отмечают боли в эпигастральной области или по всему животу, сопровождающиеся многократной рвотой. Печень болезненна, увеличена. Через 2–7 дней температура тела часто снижается до нормального или пониженного уровня, проявления болезни могут регрессировать, наступает выздоровление. При тяжёлом течении состояние пациента ухудшается. Самый частый геморрагический признак — положительный тест со жгутом (у большинства больных возникают кровоподтеки в местах инъекций). На коже появляются петехии, подкожные кровоизлияния, кровотечения. Значительно снижается количество тромбоцитов, показатель гематокрита повышается на 20% и более. Характерно развитие гиповолемического шока.
Диагностика
Предположительный случай
лихорадка Денге
Классическая форма лихорадки Денге
Геморрагическая форма лихорадки Денге (возникает после повторного инфицирования вирусом Денге другого типа)
· острое начало болезни
· высокая температура 39-40 °С,озноб
· резкая слабость
· боли в мышцах, суставах, скованность движений (походка «щеголя, денди»)
· анорексия, тошнота
· к концу третьего дня температура критически падает
· обильная полиморфная, зудящая кореподобная сыпь
· вторая волна лихорадки, которая в последующем критически падает
· острое начало,
· лихорадка высокая, стойкая, продолжительностью от 2 до 7 дней
· геморрагические проявления (положительные пробы «жгута», петехии, пурпура, экхимозы, носовые кровотечения, кровотечение из десен, кровавая рвота или мелена)
· увеличение печени
· гипотония, слабый пульс
· инфекционно-токсический шок
· тромбоцитопения
Вероятный случай
лихорадка Денге
Эпидемиологический анамнез:
пребывание в эндемичных странах, расположенных на территории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров.
Перечень основных диагностических мероприятий:
· ОАК,
· ОАМ,
· коагулограмма: время свертывания крови, активированное частичное тромбопластиновое время, протромбиновый индекс или отношение, фибриноген, тромбиновое время,
· определение антител классов M, G к вирусу денге (DEN V) в крови,
· определение РНК вируса Денге методом ПЦР.
Перечень дополнительных диагностических мероприятий:
· биохимический анализ крови (глюкоза, белковые фракции, АЛТ, АСТ, билирубин, амилаза, креатинин, мочевина, лактатдегидрогеназа),
· КЩС, электролиты крови, группа крови и резус-фактор - при тромбоцитопении 100x10 3 /mm 3 и менее клеток),
· спинномозговая пункция и клинический анализ ликвора (белок, глюкоза, хлориды, цитоз) (при наличии менингеальных и общемозговых симптомов),
· бактериологическое исследование крови на стерильность,
· комплекс исследований при лихорадке неясного генеза (брюшной тиф, сыпной тиф, бруцеллез, иерсиниоз и др.),
· микроскопическое исследование толстой капли и тонкого мазка крови на малярийные плазмодии,
· ПЦР крови, спинномозговой жидкости на ДНК ВПГ1\2, ЦМВ (по показаниям),
· ИФА: определение антител в крови квирусу лихорадки западного Нила, крымской геморрагической лихорадки, ВИЧ, вирусу геморрагической лихорадки с почечным синдромом, гриппа(по показаниям).
Диагностика (скорая помощь)
Диагностические мероприятия:
· оценка общесоматического состояния пациента (осмотр кожных покровов и видимых слизистых, измерение температуры тела, артериального давления, частоты пульса, частоты дыхания и др.),
· оценка уровня сознания,
· определение менингеальных симптомов,
· исключение состояния инфекционно-токсического шока.
Перед транспортировкой следует обязательно:
· проверить и отметить в сопроводительном документе уровень температуры, артериального давления, частоту и качество пульса, дыхания,
· состояние кожных покровов, симптом «белого пятна»,
· время последнего мочеиспускания,
· степень расстройства сознания,
· при необходимости обеспечить проходимость дыхательных путей и подача кислорода через лицевую маску,
· обеспечить периферический венозный доступ (венозная канюля с надёжной фиксацией) – попытка не более 5-10 минут,
Начать транспортировку больного с возвышенным ножным концом. Больной транспортируется в горизонтальном положении на спине с валиком под плечами. При нарушении проходимости верхних дыхательных путей – валик под плечами, при артериальной гипотонии – ноги приподняты выше уровня головы.
Диагностика (стационар)
Диагностические критерии на стационарном уровне [1,2]
Жалобы:
· повышение температуры тела,
· слабость,
· мышечные, суставные боли (скованность движений),
· снижение или отсутствие аппетита,
· тошнота, рвота,
· сыпь зудящая, сначала появляется на туловище, затем распространяется на конечности.
Анамнез:
· острое начало болезни,
· лихорадка длится 1-7 дней. Типична двугорбая «седловидная» температурная кривая (первая волна лихорадки: 2–4 дня, период апирексии: 1–3 дня и повторное повышение температуры на 1–3 дня), лихорадка может быть и в виде одной волны.
Эпидемиологический анамнез:
· пребывание (туристы и др.)в эндемичных странах, расположенных натерритории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров.
Физикальное обследование:
· гиперемия лица,
· инъекция сосудов склер,
· гиперемия глотки,
· энантемы на мягком небе,
· характерна энантема на слизистой глотки и щек,
· полиаденит,
· тахикардия сменяется относительной брадикардией со 2–3 дня болезни,
· макуло-папулезная сыпь, сначала на груди, потом на теле и конечностях(на 3–5 день болезни),
· сыпь производит впечатление сливной эритемы и часто сопровождается сильным зудом, через 2–4 дня развивается отрубевидное шелушение,
· у 1–2% больных может наблюдаться петехиальная сыпь (в отличие от геморрагической/шоковой лихорадки Денге тромбоцитопения отсутствует, показатели гематокрита в норме).
· геморрагический синдром/шок отсутствуют.
Классическая лихорадка Денге чаще развивается в результате первичного инфицирования вирусом Денге независимо от серотипа.
· Инкубационный период лихорадки денге 3–15 дней (чаще 5–8 дней).
· Прогноз благоприятный, крайне редко возможно развитие комы.
· В период реконвалесценции типична длительная астения (4-8 нед.).
Геморрагическая/шоковая лихорадка Денге развивается, как правило, у иммунных лиц, жителей эндемичных районов, где чащеболеют дети (в основном- возраст до года и 3-4 года. Описаны единичные случаи первичной геморрагической/шоковой лихорадки Денге. Среди приезжих тяжелые формы Денге составляют около 1%. Болезнь возможна спустя 2–3 месяца после первичной инфекции, иногда в пределах того же сезона.
В течении болезни выделяют 3 периода:
· лихорадочный (1–3 день болезни ),
· критический (4–8 день болезни),
· выздоровления (с 8 дня болезни), что соответствует двугорбой температурной кривой (первая волна лихорадки, период апирексии, второй кратковременный подъем температуры).
Лихорадочный период опасен развитием дегидратации и неврологических расстройств на фоне лихорадки, у детей возможны судороги на фоне фебрильной лихорадки.
Жалобы:
· температура повышается до 39-40 0 С,
· миалгии и артралгии, скованность движений,
· анорексия, тошнота и рвота, иногда – диарея,
· боли в животе,
· сыпь.
Анамнез:
· острое начало болезни,
· длительность лихорадки 2 – 7 дней,
· сыпь появляется на 3–4 день болезни (сначала на теле, потом на лице и конечностях).
Эпидемиологический анамнез:
· пребывание (туристыи др.)в эндемичных странах, расположенных натерритории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров.
Период выздоровления начинается с 8–9 дня болезни. Если больной пережил критические 24–48 часов, то последующая реабсорбция плазмы из тканей занимает 48–72 часа.
· общее состояние улучшается
· появляется аппетит
· увеличивается диурез
· может появляться обильная сливная эритематозная или петехиальная сыпь, обычно зудящая, на фоне эритемы небольшие участки кожи без сыпи выглядят как «светлые островки»
Физикальное обследование:
· основная опасность связана с избыточным введением жидкости, что приводит к гидротораксу или асциту, а также отеку легких и острой сердечной недостаточности,
· гиперемия и отек лица,
· фарингит,
· полиаденит,
· положительные симптомы щипка и жгута,
· увеличение и болезненность печени,
· сыпь пятнисто-папулезная (кореподобная),
· сыпь появляется сначала на теле, потом на лице и конечностях.
Критический период начинается со снижения температуры на 4–8 день болезни. Длительность периода клинически значимой плазмореи составляет 24–48 часов. На 3-6 день болезни на фоне снижения температуры возможно развитие шока и геморрагического синдрома.
Лихорадка Денге без угрожающих симптомов означает, что критическая фаза переходит в выздоровление, что происходит у большинства больных.
Угрожающими симптомами, предшествующими шоку, являются:
· многократная рвота,
· интенсивные боли в животе,
· увеличение размеров и болезненность печени,
· похолодание конечностей,
· тахикардия,
· возбуждение или сонливость, но обычно сознание сохранено,
· гидроторакс и асцит (за счет пропотевания плазмы из сосудистого русла в ткани и полости),
· кровоточивость слизистых и из мест инъекций,
· повышение показателя гематокрита.
Тяжелая лихорадка Денге характеризуется картиной шока, и/или развитием массивных кровотечений, и/или тяжелой органной недостаточностью.
· после короткого периода (часы) угрожающих симптомов появляется тахикардия,
· при сохранном систолическом АД уменьшается пульсовое давление (становится менее 20 мм рт. ст.),
· одышка,
· головокружение,
· возможен ортостатический коллапс,
· затем давление резко падает – как систолическое, так и диастолическое, развивается шок,
· типична гипотермия,
· больные становятся беспокойными, затем сонливыми,
· у детей теряется зрительный контакт с родителями, реакция на болезненные процедуры,
· длительная гипотензия обычно связана с кровопотерей,
· массивные кровотечения могут провоцироваться применением аспирина, кортикостероидов,
· при длительном шоке вследствие недостаточной перфузии органов развивается полиорганная недостаточность, метаболический ацидоз,
· тяжелые органные поражения (ОПП, острая печеночная недостаточность, энцефалит, миокардит) возможны и при отсутствии шока,
· избыток вводимой жидкости вызывает респираторный дистресс-синдром.
Перечень основных диагностических мероприятий:
· ОАК,
· ОАМ,
· коагулограмма: время свертывания крови, активированное частичное тромбопластиновое время, протромбиновый индекс или отношение, фибриноген, тромбиновое время,
· определение антител классов M, G к вирусу денге (DEN V) в крови,
· определение РНК вируса Денге методом ПЦР.
Перечень дополнительных диагностических мероприятий:
· биохимический анализ крови (глюкоза, белковые фракции, АЛТ, АСТ, билирубин, амилаза, креатинин, мочевина, лактатдегидрогеназа),
· КЩС, электролиты крови, группа крови и резус-фактор - при тромбоцитопении 100x10 3 /mm 3 и менее клеток),
· спинномозговая пункция и клинический анализ ликвора (белок, глюкоза, хлориды, цитоз) (при наличии менингеальных и общемозговых симптомов),
· бактериологическое исследование крови на стерильность,
· комплекс исследований при лихорадке неясного генеза (брюшной тиф, сыпной тиф, бруцеллез, иерсиниоз и др.),
· микроскопическое исследование толстой капли и тонкого мазка крови на малярийные плазмодии,
· ПЦР крови, спинномозговой жидкости на ДНК ВПГ1\2, ЦМВ (по показаниям),
· ИФА: определение антител в крови квирусу лихорадки западного Нила, крымской геморрагической лихорадки, ВИЧ, вирусу геморрагической лихорадки с почечным синдромом, гриппа(по показаниям).
Лабораторная диагностика
| Периоды лихорадки денге | ОАК | Гематокрит | Ферменты |
| Классическая лихорадка денге | |||
| Лихорадочный период | В первые дни болезни отмечается лейкоцитоз, затем выраженная лейкопения, лимфо- и моноцитоз. | - | - |
| Геморрагическая/шоковая лихорадка денге | |||
| Лихорадочный период | Выражена лейкопения | - | - |
| Критический период | Лейкопения < 5х10 9 /л. Снижение количества тромбоцитов до 100 х 10 9 /л | повышение гематокрита | - |
| Лихорадка Денге, тяжелое течение | Лейкоцитоз | снижение гематокрита | повышение уровняАЛТ, АСТ (могут превышать 1000 ЕД/л) |
| Период выздоровления | Нормализуется содержание лейкоцитов и затем тромбоцитов | Гематокрит стабилизируется или снижается | - |
Подтверждающие тесты:
· ИФА для обнаружения антител Ig M, IgG-антител (IgM – 3-14 день болезни, IgG – с 7-го дня болезни)к вирусу лихорадки Денге
или
· РТГА обнаружение антител в титре 1:1280 и выше при первичном инфицировании, в титре 1:2560 и выше при повторном инфицировании (если для исследования доступна только одна проба от больного), или четырехкратная динамика титра антител при исследовании образцов крови больного с интервалом 10-14 дней).
· ПЦР для обнаружения РНК DENV (сыворотка, плазма, ликвор больного) в первые 4-5 дней от начала болезни,
· ОАМ.
Инструментальные исследования:
· рентгенография органов грудной клетки,
· УЗИ брюшной полости,
· ЭКГ (типичны брадикардия и диффузные электролитные изменения).
Обоснование и формулировка диагноза:
При формулировке диагноза «Лихорадка Денге» учитывают особенности клинического течения заболевания (клиническая форма, степень тяжести, течение заболевания) и приводят его обоснование.
При наличии осложнений и сопутствующих заболеваний запись делается отдельной строкой:
осложнение,
сопутствующее заболевание.
При обосновании диагноза следует указать эпидемиологические, клинические, лабораторные данные и результаты специальных методов исследования, подтверждающих диагноз лихорадки Денге.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Малярия | Синдром интоксикации выражен. Начальные симптомы— озноб, быстрое повышение температуры, головная боль и боль в мышцах. В ОАК лейкопения — могут напоминать симптоматику первой лихорадочной волны Денге. | Консультация инфекциониста | Характерно раннее увеличение размеров селезенки и печени, последующая периодичность характерных лихорадочных приступов (3- и 4-дневная малярия), большая продолжительность болезни. Отсутствуют обильная сыпь, полиаденит, нет типичной походки, нет смены тахикардии брадикардией. Диагноз малярии подтверждается микроскопическими исследованиями крови (мазок, толстая капля). |
| Грипп | Общие симптомы: озноб, повышение температуры, головная боль и боль в мышцах, суставах. В ОАК: лейкопения. | Консультация инфекциониста | Характерна сезонность, имеются катаральные явления, нет изменения походки больных, не характерны сыпь, полиаденит. |
| Корь, скарлатина, краснуха | Симптомы: озноб, повышение температуры, наличие сыпи. | Консультация инфекциониста | Нет сильной головной, ретроорбитальных болей, болей в мышцах и суставах, нет характерной походки. Корь:характерны выраженные катаральные явления верхних дыхательных путей (кашель, насморк), пятна Вельского-Филатова -Коплика, четкая этапность (по дням) высыпаний. Сыпь при кори не сопровождается зудом. Скарлатин:яркаяангина, выраженная, боль при глотании, бледный носогубный треугольник, «малиновый» язык. При скарлатине лихорадка не носит двух волновой характер, в крови лейкоцитоз |
| Лептоспироз | Инкубационный период 6-10, в среднем 6-8 дней. Температура фебрильная 5-7 дней, может быть две волны. Синдром интоксикации выражен. Яркая гиперемия зева, кровоизлияния на мягком нёбе. Лицо, шея гиперемированы, склерит. Пятнисто-папулезная и петехиальная сыпь.Менингит, нарушения сознания и психические расстройства от сомнолентности до комы. Выраженные симптомы поражения печени и почек. | Консультация инфекциониста | Увеличение размеров селезенки, появление желтухи.Поражение лимфоузлов не характерно. В ОАК высокий лейкоцитоз, нейтрофилёз, анемия, тромбоцитопения, ускорение СОЭ. Микроскопия лептоспир в темном поле (кровь, моча). |
| Лихорадка Западного Нила | Инкубационный период 1-8 дней, в среднем 3-4 Температура фебрильная 2-14 дней, может быть две волны Синдром интоксикации выражен. Умеренная гиперемия зева Пятнисто-папулезная сыпь. Нарушения сознания и психические расстройства от сомнолентности до комы | Консультация инфекциониста | Поражение лимфоузлов не характерно. Лейкоцитоз, нейтрофилёз без сдвига влево, ускорение СОЭ |
Лечение (амбулатория)
Тактика лечение
В амбулаторных условиях лечение больных с подозрением на лихорадку Денге не проводят. Больные направляются на госпитализацию в стационар для оказания им специализированной медицинской помощи.
На этапе первичной доврачебной медико-санитарной помощи медикаментозная помощь направлена на:
· снижение температуры тела,
· предупреждение развития осложнений.
Показания для консультации специалистов: на амбулаторном уровне не проводится.
Профилактические мероприятия
Специфическая профилактика:
в настоящее время отсутствует (в процессе разработки)
Неспецифическая профилактика
· рекомендуются меры индивидуальной защиты от комаров (ношение одежды с длинным рукавом, использование репеллентов),
· нельзя оставлять емкости с водой/для накопления воды рядом с жилищем, поскольку в них осуществляется выплод комаров-переносчиков,
· в эндемичном регионе место пребывания больного должно быть защищено от проникновения комаров Aedes (противомоскитные сетки на дверях, над кроватью, на окнах, специальные сетки, пропитанные инсектицидными средствами),
· на эндемичных территориях проводятся мероприятия, направленные на снижение плотности популяции переносчика ниже критического уровня, при котором циркуляция возбудителя прерывается (инсектициды, ларвоциды).
Мониторинг состояния пациента: не проводится.
Индикаторы эффективности лечения: на амбулаторном уровне лечение не проводится.
Лечение (скорая помощь)
Медикаментозное лечение:
Оказание медицинской помощи на данном этапе направлено на профилактику осложнений:
· инфекционно – токсический шок,
· массивные кровотечения,
· тяжелая органная недостаточность.
На данном этапе проводится посиндромная терапия:
Доза и кратность для взрослых
Диазепам 0,5% -10 мг (2 мл)
10 – 20 мг однократно, при отсутствии эффекта через 15 минут возможно повторное введение препарата
Метоклопрамида гидрохлорида моногидрат 5,27 мг
Взрослым и подросткам старше 14 лет: 3–4 раза в сутки по 10 мг метоклопрамида (1 ампула) внутривенно или внутримышечно.
Кетонал 2,0 в/м,ксефокам 8 мг),
при отстуствие - анальгин 50%-2,0, димедрол 1%-1,0 в/м, при нестабильной гемодинамике MgSO 5,0 в/ на 10,0 физ. р-ра -0,9%- NaCL
В/м - 100 мг 1-2 раза в сутки. В/в, капельно - 100-200 мг в 100-500 мл 0.9% раствора NaCl. Лизиновая соль кетопрофена: раствор для иньекций: в/м или в/в по 160 мг (2 мл) 1-3 раза в сутки,
Ксефокампо 8 мг – два укола в сутки. Доза препарата не должна быть выше 16 мг/сут.
500-1000 мг внутрь
Преднизолон60-90 мгв/вструйно, или Дексаметазон 8-12 мг в/вструйно на 10,0мл0,9% раствора NaCL.
Подача увлажненного кислорода через маску со скоростью подачи более 5–6 л/мин
Инфузионная терапия: 0,9% раствора NaCL.
Дозы – преднизолон 10 – 15 мг/кг веса, одномоментно возможно введение до 120 мг преднизолона.
0,9% раствор хлорида натрия Начать быструю инфузию – болюс не менее 10 мл/кг/ за 10–15 минут (возможно, введение физраствора шприцами).
Лечение (стационар)
Тактика лечения
На стационарном этапе в карте наблюдения за пациентом (история болезни) ежедневно отмечаются температура, показатели гемодинамики (АД, пульс, ЧСС), оценивается дыхание и ЧДД, в неврологическом статусе определяется динамика общемозгового и менингеального синдрома, а также необходимо отмечать переносимость проводимого лечения и проводимую коррекцию медикаментозной терапии с обоснованием.
Немедикаментозное лечение
Постельный режим в течение периода лихорадки.
Строгий постельный режим при проявлениях геморрагического синдрома.
Индивидуальные и одноразовые средства по уходу.
Диета – индивидуальнаяв зависимости от степени тяжести, формы и сопутствующей патологии.
Медикаментозное лечение
Этиотропная терапия: не разработана.
Патогенетическая терапия:
Является основой лечения и зависит от периода болезни и тяжести состояния больного.
ВОЗ рекомендует придерживаться блок-схем при ведении больного с лихорадкой Денге в стационаре.
Лихорадочный период - большинство больных, которым требовалось проведение только патогенетического лечения, выздоравливают через 9-12 дней.
Дезинтоксикационная терапия:
Пероральная регидратация (глюкозо-солевые растворы, соки, др.):
· Декстроза + Калия хлорид + Натрия хлорид + Натрия цитрат [2+]
Парентеральное введение растворов:
· 0,9% раствор хлорида натрия, 400 мл в/в, капельно[УД-С],
· 0,5% раствора декстрозы, 400,0 млв/в, капельно[УД-С]
Нестероидные противовоспалительные препараты ( при повышении температуры тела выше 38,5 0 С, при наличии ЧМТ и судорожного синдрома в анамнезе).
Длительность 1-3 дня:
· парацетамол 10 мг/кг (не чаще, чем через каждые 6 часов, для взрослых не более 3 г/сут) [2+] [УД – В]
Противопоказаны аспирин (особенно у детей в возрасте до 5-6 лет из-за возможного развития синдрома Рейе), ибупрофен и другие нестероидные противовоспалительные средства.
Антигистаминные препараты с целью десенсибилизации:
· кетотифен таблетки 1 мг,
или
· лоратадин таблетки 10 мг.
Критический период
Наличие угрожающих симптомов,
Дезинтоксикационная и регидратационная терапия:
· внутривенное введение электролитных растворов: в первые 1–2 часа со скоростью 5–7 мл/кг/час, в последующие 2–4 часа 3–5 мл/кг/час, затем 2–3 мл/кг/час под контролем клинических данных (PS,ЧД, Т 0 каждые 30 мин.) и гематокрита,
· контроль гематокрита и состояния больного проводят до и после введения жидкости, затем каждые 4–6–12 часов,
· если после инфузий гематокрит остается прежним или возрастает незначительно, продолжают вводить растворы электролитов со скоростью 2 – 3 мл/кг/час,
· при клиническом ухудшении и быстром нарастании гематокрита скорость вливания увеличивают до 5 – 10 мл/кг/час в течение 1 – 2 часов так, чтобы диурез был на уровне 0.5 мл/кг/час,
· увеличение постоянного повышенного гематокрита в сочетании с нестабильностью витальных функций (малое пульсовое давление) указывает на плазморею и необходимость дальнейшего введения жидкости,
· но на фоне стабильного состояния и адекватного диуреза инфузии прекращают, продолжая следить за показателями гемодинамики – вероятно, плазморея прекратилась, и гематокрит начнет снижаться в течение ближайших 24 часов.
· необходимо избегать избыточного введения жидкостей. Как правило, инфузии необходимы только в течение критического периода длительностью 24 – 48 час,
· желательно часть жидкости вводить через рот, как только больной сможет пить,
· мониторинг глюкозы и параметров крови, отражающие функцию печени и почек,
· натрия хлорид 0,9% в/в капельно[2+]
· натрия ацетат + Натрия хлорид в/в капельно[2+]
· калия хлорид + Натрия ацетат + Натрия хлорид в/в капельно[2+]
Развитие шока. Развитие кровотечений:
· Солевые растворы ( не глюкозу ) из расчета 5–10 мл/кг/час в течение часа, при невозможности точного дозирования предпочтительнее болюсное введение, позволяющее лучше контролировать баланс жидкости с целью избежать передозировки. Иногда применяют коллоидные растворы с теми же предосторожностями.
Глюкокортикостероиды:
· преднизолон до 10-12 мг/кг/сут), в/в [УД – В]
Антигистаминные препараты:
· Кетотифен таблетки 1 мг
Ингибиторы протеаз: для уменьшения катаболизма белков
· апротенин 20-60тыс. ед. каждые 6 час болюс
Антибактериальную терапию назначают только при развитии вторичных бактериальных осложнений
· цефтриаксон 1,0 - 2,0г х 2 раза/сут., в/м, в/в, 10 дней,
или
· ципрофлоксацин таблетки, покрытые оболочкой, 500 мг, внутрь,100мл х 2 раза/сут., в/в, 7-10 дней
При развитии кровотечений: снижение гематокрита на 10% или ниже исходного уровня на фоне нестабильности витальных функций (малое пульсовое давление, тахикардия, метаболический ацидоз или недостаточный диурез) может указывать на массивную кровопотерю, особое внимание обращают на опасность избыточного введения жидкости (в том числе препаратов крови) и отека легких. Объем и скорость вливаний зависят от состояния больного и гематокрита. Контроль проводится на 3 день болезни (базовый уровень), в критическом периоде до начала инфузии, через 1–2 часа и далее каждые 4–6–12 часов до перехода к выздоровлению.
Гемотрансфузии показаны только при массивных кровотечениях. Излишние гемотрансфузии вызывают быстрый подъем гематокрита и создает ложное впечатление гемоконцентрации и тяжелой плазмареи, что ведет к неоправданному введению жидкости.
· эритроцитарная масса 5–10 мл/кг
· СЗП
При отсутствии признаков кровотечения вводят болюсно 10–20 мл/кг коллоидного раствора с последующим контролем гематокрита и витальных функций для решения вопроса о целесообразности гемотрансфузии (поскольку внутреннее кровотечение иногда становится клинически явным только через несколько часов).
Снижение гематокрита на фоне стабильной гемодинамики и адекватного диуреза указывает на гемодилюцию и/или реабсорбцию внесосудистой жидкости – в этом случае инфузии должны быть немедленно прекращены из-за опасности отека легких.
Эффективность применения тромбов звеси, глюкокортикоидов и иммуноглобулинов оценивается как сомнительная.
Избегают внутримышечных инъекций. Введение назогастрального зонда или мочевого катетера производят с большой осторожностью, так как даже небольшие повреждения слизистой могут кровоточить. Риск кровотечений возрастает при длительном шоке, полиорганной недостаточности и метаболическом ацидозе, на фоне применения нестероидных противовоспалительных средств, при наличии пептических язв и любых травм.
При передозировке жидкости и развитии застойной сердечной недостаточности - отек легких, хрипы, наполнение шейных вен, быстрое увеличение печени, пульс более 120 ударов в минуту:
· фуросемид 1% 2мл в/в (УД – В).
Симптоматическая терапия имеет вспомогательное значение.
Перечень основных лекарственных средств:
· Декстроза+Калия хлорид+Натрия хлорид+Натрия цитрат, порошок для приготовления раствора для приема внутрь
· Натрия хлорид 0,9%, раствор для инфузий, 400мл
· Натрия ацетат + Натрия хлорид, раствор для инфузий, 400мл
· Калия хлорид + Натрия ацетат + Натрия хлорид, раствор для инфузий, 400мл
· Глюкоза 5%, раствор для инфузий, 400мл
Перечень дополнительных лекарственных средств:
· аскорбиновая кислота, драже, капли для приема внутрь, раствор для внутривенного и внутримышечного введения , таблетки, 0,5г.
· парацетамол, гранулы для приготовления суспензии для приема внутрь,
раствор для инфузий, сироп, суппозитории ректальные, суспензия для приема внутрь, таблетки, таблетки, покрытые пленочной оболочкой, 2,0г.
· цефтриаксон, порошок для приготовления раствора для внутривенного и внутримышечного введения, 2,0г.
· ципрофлоксацин, таблетки, покрытые оболочкой, таблетки, покрытые пленочной оболочкой, раствор для инфузий, 1,0г.
· свежезамороженная плазма, 200мл
· эритроцитарная масса, 150мл
· декстран - раствор для инфузий 400,0 мл
· кетотифен таблетки 1 мг, сироп 1 мг/5 мл, капли глазные 0,05 %
· лоратадин таблетки 10 мг, сироп 5 мг/5 мл, суспензия для приема внутрь 5 мг/5 мл, гель назальный 0,5 %
· апротинин - раствор для инъекций в ампулах по 10 мл (100 000 ЕД),
· фуросемид - раствор для инъекций в ампулах 1% 2мл (УД – В).
Хирургическое вмешательство: не показано.
Показания для консультации специалистов:
· консультация инфекциониста: для дифференциальной диагностики с инфекционными заболеваниями с лихорадкой, экзантемой, геморрагическим синдромом,
· консультация реаниматолога: определение показаний для перевода в ОРИТ,
· консультация невролога: при развитии менингита, энцефалита, психоза, полиневрита,
· консультация гематолога: для исключения заболеваний крови,
· консультация аллерголога при развитии аллергической реакции
· консультация онколога: для исключения онкологической патологии
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении.
· консультация ЛОР врача: при заболеваниях лор-органов,
Показания для перевода в отделение интенсивной терапии и реанимации:
· геморрагический синдром,
· повышение гематокрита (на 20% и более),
· нарушение сознания,
· неотложные состояния (шок, отек легких, отек-набухание головного мозга, ОПП, острая печеночная, сердечно-сосудистая, дыхательная, полиорганная недостаточность).
Индикаторы эффективности лечения:
· стойкая нормализация температуры,
· отсутствие интоксикации,
· уменьшение размеров лимфатических узлов,
· нормализация лабораторных показателей (гематокрит, содержание тромбоцитов).
Дальнейшее ведение: не предусмотрено.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· Лихорадка Денге независимо от формы, степени тяжести болезни.