Эпидемический паротит | Справочник Compendium

Эпидемический паротит

Эпидемический паротит — это заболевание вирусной этиологии, при котором диагностируются воспалительные изменения в железистой и нервной ткани. Основная локализация размножения вируса — слюнные железы. Реже поражаются поджелудочная железа, центральная нервная система, половые железы. Слово «паротит» происходит от латинского термина «parotis», который переводится как «околоушная железа»: именно ее воспаление придает лицу характерную одутловатость. Внешний вид больного стал основной причиной для появления второго названия инфекции — «свинка».
Микроорганизм, вызывающий заболевание, был впервые выделен и описан в 1934 г. американскими учеными. Они провели исследование группы больных детей со схожими симптомами и выяснили, что инфекция вызывается вирусом, который позже был назван вирусом паротита. Интересно, что паротит был широко распространен и довольно хорошо известен ещё до этого времени, но первоначально его считали частью симптомов других инфекций, таких как корь. Только в 20-е и 30-е годы XX века благодаря систематической научной работе удалось выявить причину развития паротита и точно определить роль возбудителя в патогенезе заболевания.
Распространенность и актуальность вирусного паротита
Эпидемический паротит остается относительно распространенным заболеванием, несмотря на вакцинацию. Эпидемии инфекции все еще фиксируются в сообществах с низким охватом вакцинацией. Паротит диагностируется главным образом у непривитого населения, но были зарегистрированы случаи эпидемий и среди вакцинированных людей. Недостаточный поствакцинальный иммунитет и снижение сопротивляемости организма также играют роль в развитии инфекционного заболевания.
Вспышки паротита могут возникать в разных регионах и сообществах по разным причинам. Они обычно связаны с недостаточной вакцинацией, близкими контактами между людьми и другими факторами, способствующими распространению вируса. Вот несколько примеров вспышек паротита, которые произошли в разные периоды:
- в 2006 г. в США зарегистрирована большая вспышка паротита среди студентов нескольких университетов. Вспышка началась в штате Айова и быстро распространилась в другие штаты,
- Канада (2017–2018 гг.) — также произошла вспышка паротита среди студентов. Вспышка была связана с ограниченным охватом вакцинацией и тесными контактами в образовательных учреждениях,
- Япония (2018 г.) — более 13 000 случаев подтверждено за год.
Эти примеры подчеркивают, что даже в наше время паротит может вызвать эпидемии, особенно среди недостаточно вакцинированных групп населения.
Этиология вирусного паротита

Возбудитель эпидемического паротита — вирус, известный как mumps virus («mumps» в переводе с английского языка означает «свинка»). Он относится к семейству Paramyxoviridae и роду Paramyxovirus. Из особенностей mumps virus:
- строение — возбудитель эпидемического паротита представляет собой вирион округлой формы диаметром 120–300 нм,
- геном — содержит одноцепочечную РНК положительной полярности. Вирус использует свою РНК для управления процессом синтеза белков в клетке-хозяине, обеспечивая свое размножение и распространение,
- антигенная структура — вирус эпидемического паротита содержит антигены, к которым организм вырабатывает нейтрализующие и комплементсвязывающие антитела,
- устойчивость — вирус неустойчив к воздействию физических и химических факторов, может быть инактивирован при нагревании, ультрафиолетовом облучении, контакте с жирорастворяющими веществами, 2% раствором формалина, 1% раствором лизола или хлорамином. При комнатной температуре (20 °C) сохраняет свою жизнеспособность до 7 дней.
Источником вирусного паротита является инфицированный человек с активной или стертой формой болезни либо с бессимптомным течением. Основные пути передачи:
- воздушно-капельный — преобладающий путь передачи вируса паротита. Во время кашля, чихания и разговора возбудитель распространяется в воздухе и оседает на поверхностях,
- контактный — при прямом контакте с инфицированным человеком (через поцелуи, при обмене пищей или напитками, использовании посуды и предметов личной гигиены),
- вертикальный — иногда возбудитель может передаваться от матери к ребенку во время беременности или при родах. Однако этот способ передачи относительно редок.
Для болезни характерна сезонность — пик заболеваемости отмечается в зимне-весенний период.
Инфекция может возникать в любом возрасте (преимущественно до 25 лет), чаще болеют дети в возрасте 3–5 лет, в возрасте младше 2 лет паротит диагностируется относительно редко, дети в возрасте младше 6 мес и люди в возрасте старше 50 лет болеют очень редко.
Вспышки паротитной инфекции чаще всего регистрируются в закрытых детских учреждениях, таких как детские сады и школы. Около ⅓ случаев паротита проходят без каких-либо клинических проявлений.
Классификация эпидемического паротита
Эпидемический паротит классифицируют по 3 свойствам:
- форма заболевания,
- тяжесть клинической симптоматики,
- течение инфекции.
Инфекция имеет различные формы, отличающиеся по характеру поражения органов и систем. Различают форму с типичными и атипичными проявлениями.
| Форма и осложнения эпидемического паротита | Описание |
| Типичная форма |
- изолированная железистая форма — типичное проявление — поражение околоушных желез с одной или обеих сторон. Оно сопровождается лихорадкой, отеком и неприятными ощущениями в области поражения, которые более выражены при жевании и во время разговора. Воспалительный процесс обычно сохраняется до 5 дней, после чего выраженность симптоматики уменьшается.
- изолированная нервная форма — поражается только центральная нервная система. Заболевание может проявляться в виде менингита или менингоэнцефалита. Симптоматика, как правило, развивается на 4–6-й день инфекции,
- комбинированная форма — сочетанное поражение железистой и нервной ткани. Клиническая картина объединяет симптомы воспаления железистой и нервной ткани.
- панкреатит — для вирусного повреждения поджелудочной железы характерна постоянная боль в животе, ухудшение аппетита, тошнота, рвота, уменьшение массы тела, нарушение стула,
- орхит и эпидидимит — осложнение эпидемического паротита появляется у пациентов мужского пола на 5–8-й день заболевания. В клинической картине преобладает интоксикация, боль и отек мошонки, местная гиперемия кожи,
- миокардит — воспаление сердечной мышцы проявляется болевым синдромом, одышкой, аритмией и другими кардиологическими признаками,
- артрит — воспаление суставов — одно из нечастых осложнений инфекции, которое сопровождается болью и ограничением движения,
- редкие осложнения (простатит, оофорит) — отмечают редко (у около 5% пациентов). Клиника эпидемического паротита дополняется характерными симптомами заболевания предстательной железы или патологии женских половых желез.
- стертая форма — признаки заболевания слабо выражены, как правило, превалируют неспецифические симптомы (недомогание, легкое повышение температуры тела),
- бессимптомная (инаппарантная) форма — отсутствуют явные симптомы болезни. Диагностика основывается на нарастании титра специфических антител в динамике исследования.
Эпидемический паротит классифицируется по тяжести на легкую, среднетяжелую и тяжелую форму. Критерии, по которым оценивают тяжесть заболевания:
- уровень проявления интоксикации и повышения температуры тела,
- локальные симптомы,
- наличие осложнений.
Тяжесть течения паротитной инфекции:
- легкая форма — характеризуется умеренной интоксикацией, субфебрильной температурой тела, незначительными изменениями слюнных желез,
- среднетяжелая форма — проявления интоксикации выраженные, лихорадка до 39–40 °C, видимое увеличение слюнных желез,
- тяжелая форма — осложненная патологией, такой как менингит, менингоэнцефалит, панкреатит, орхит, эпидидимит, мастит, миокардит, артрит.
Течение заболевания может быть:
- гладкое — инфекция протекает без существенных осложнений. Восстановление пациента проходит в адекватные временные сроки, обострения хронических заболеваний нет,
- негладкое течение — осложнено различными факторами: наслоение вторичной инфекции, обострение хронических заболеваний и другие.
Клинические проявления эпидемического паротита

Инфекция развивается поэтапно, что обусловливает время и локализацию появления различных симптомов болезни:
- вирус проникает в организм через слизистые оболочки ротоглотки, верхних дыхательных путей, конъюнктивит,
- размножение возбудителя инфекции происходит в эпителиальных клетках слизистых оболочек с последующим распространением по организму через кровь,
- микроорганизм проникает в эпителий железистой ткани и приводит к развитию воспалительных изменений в них, гибели секреторных клеток, нарушению функции желез,
- при проникновении через гематоэнцефалический барьер поражается нервная ткань,
- после выработки специфических антител происходит элиминация патогенных микроорганизмов из организма.
Инкубационный период эпидемического паротита у большинства пациентов составляет 15–19 дней, хотя фиксировались случаи его сокращения (до 11 дней) либо удлинения (более 20 дней). Продромальные проявления, предшествующие типичной картине болезни, редки и обычно включают общее недомогание, мышечную и головную боль, озноб, бессонницу и нарушение качества сна, ухудшение аппетита. Через 1–2 дня появляются характерные симптомы эпидемического паротита, объединенные в синдромы (таблица).
| Название синдрома | Описание |
| Интоксикационный | Включает: |
- общее недомогание,
- физическую слабость,
- головную боль,
- снижение аппетита,
- боль в мышцах и суставах,
- колебания температуры тела от субфебрильных показателей при легкой форме заболевания и до фебрильной температуры в более серьезных случаях. Высокая температура тела может сохраняться длительно, на протяжении 1–2 нед.
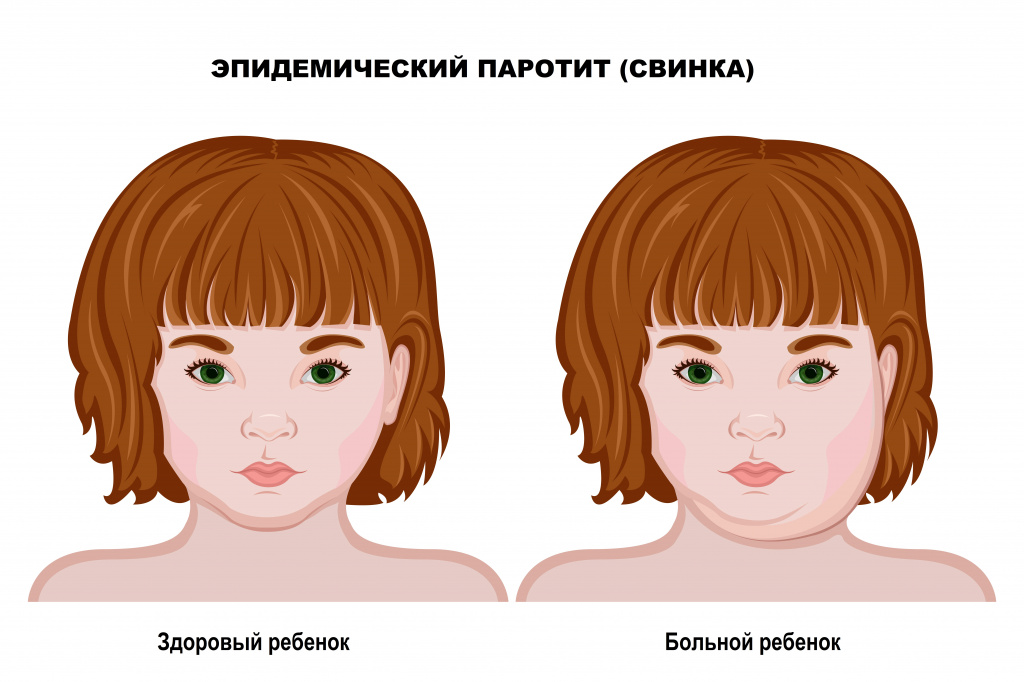
Воспаление околоушных слюнных желез — первые симптомы заболевания включают болезненные ощущения в области околоушной слюнной железы, которые усиливаются во время жевания или разговора. В течение 24–48 ч околоушная слюнная железа изменяет свои размеры и консистенцию: она становится больше, при пальпации напоминает тесто. Визуально отмечается отек подкожно-жировой клетчатки с локализацией на щеках, височной области и области сосцевидного отростка. Локальная температура и цвет кожных покровов не изменяются. В следующие несколько дней патологический процесс может распространяться на другие слюнные железы (околоушная с другой стороны, подъязычные, подчелюстные).
Субмандибулит — чаще всего воспаление подчелюстных слюнных желез происходит сочетанно с воспалением околоушных слюнных желез. Практически у каждого десятого пациента с эпидемическим паротитом патологический процесс изолирован и ограничивается только субмандибулярной железистой тканью. Подчелюстные железы расположены внутрь от края нижней челюсти. При воспалении они становятся плотными и болезненными при пальпации, возникает отек подкожной клетчатки шеи.
Сублингвит — воспаление подъязычных слюнных желез проявляется отечностью и болезненностью в области подбородка и под языком. При значительном увеличении как подчелюстных, так и подъязычных желез может возникнуть отек глотки, гортани и языка.
Вирусный панкреатит — поражение поджелудочной железы (панкреатит) развивается к концу 1-й недели заболевания приблизительно в 20–40% случаев. Панкреатит очень редко является единственным симптомом инфекции, чаще всего он развивается одновременно с воспалением слюнных желез.
Клинические проявления панкреатита включают:
- боль в верхней части живота,
- тошнота и рвота,
- потеря аппетита,
- нарушение стула.
Лабораторно определяются повышенный уровень амилазы в плазме крови и моче.
В тяжелых случаях панкреатит может привести к осложнениям:
- хроническому панкреатиту,
- сахарному диабету,
- ожирению.
Орхит — воспаление половых желез у мужчин чаще всего одностороннее, то есть поражает одно яичко. Осложнение диагностируется в основном у пациентов молодого возраста на 5–8-й день болезни, реже — в более поздние сроки.
Орхит проявляется болью в мошонке с пораженной стороны с иррадиацией в пах и бедренную область. Воспаленное яичко уплотняется и увеличивается в размерах. Симптомы орхита продолжаются в течение 1–2 нед.
В тяжелых случаях исходом воспалительных изменений являются атрофия яичек, бесплодие, импотенция, гинекомастия и другая патология. Нарушение сперматогенеза могут диагностировать после эпидемического паротита без клинических симптомов воспаления яичек.
Простатит — при воспалении предстательная железа увеличивается в размерах, возникает болевой синдром с локализацией боли в промежности и области заднего прохода, нарушается процесс мочеиспускания.
Оофорит — чаще диагностируется у девочек в период полового созревания. Пациентки жалуются на болезненность в подвздошной области, на фоне повышенной температуры тела и признаков интоксикации. Обычно реакция на лечение положительная и симптомы проходят за 5–7 дней.
Заболевание начинается внезапно с резким повышением температуры тела, головной болью, рвотой и возможными припадками, бредовыми состояниями и возможной утратой сознания. Признаки воспаления мозговых оболочек (например положительный симптом Кернига) появляется сразу, но в умеренной степени.
Менингоэнцефалит — это более тяжелое осложнение, которое характеризуется воспалением не только оболочек головного мозга, но и его вещества. Менингоэнцефалит диагностируется редко, в основном в педиатрической практике. Состояние больных крайне тяжелое, отмечаются высокая температура тела, сильная головная боль, повторные эпизоды рвоты, ощущение слабости, длительное состояние сонливости, нарушение ясности сознания, психомоторное возбуждение с бредовыми идеями, судороги, как тонические, так и клонические, параличи черепных нервов, слабость половины тела (гемипарез) и потеря координации движений (мозжечковая атаксия).
Частота случаев поражения черепных нервов невысокая. Наиболее распространенными являются поражения VII пары (лицевого нерва) и VIII пары (слухового нерва). При поражении лицевого нерва отмечается паралич мимических мышц лица, что приводит к изменению выражения лица. При поражении слухового нерва отмечаются головокружение, шум в ушах, снижение слуха вплоть до глухоты.
Миелиты и энцефаломиелиты — проявляются спастическим нижним парапарезом, параличом, недержанием кала и мочи, судорогами и изменениями в психике.
Диагностика эпидемического паротита
При типичной форме инфекции диагностика заболевания несложная. Диагноз устанавливают на основании совокупности данных:
- в анамнезе — контакт с инфицированным человеком,
- жалобы — характерные для одного или нескольких синдромов, описанных выше,
- внешний вид — отек в области околоушных слюнных желез, положительный симптом Мурсона (вокруг наружного отверстия выводного протока слюнной железы отечность и гиперемия),
- пальпация — положительный симптом Филатова (неприятные ощущения при надавливании на ушной козелок, проекции сосцевидного отростка, позадичелюстной ямки),
- клинический анализ крови — лейкопения, лимфоцитоз, скорость оседания эритроцитов (СОЭ) без изменений,
- биохимический анализ крови — повышение активности амилазы плазмы крови и мочи,
- серологическое исследование — выявление иммуноглобулинов класса M (IgM) к вирусу эпидемического паротита. В реакциях РСК (реакция связывания комплемента) и РТГА (реакция торможения гемагглютинации) исследуют парные сыворотки (первая берется в начале заболевания, вторая — через 2–3 нед). Диагностическим считается нарастание титра в 4 раза и более, при однократном серологическом обследовании диагностическим считается титр 1:80 и более,
- молекулярно-биологический метод — полимеразная цепная реакция (ПЦР) — выявление РНК вируса.
При необходимости рекомендуют ультразвуковое исследование (УЗИ) поврежденных органов, инструментальные обследования нервной системы (электроэнцефалография, нейросонография).
Лечение эпидемического паротита
Лечение эпидемического паротита проводится в амбулаторных условиях (легкая форма), в стационаре (начиная со среднетяжелой формы).
В случае если лечение в амбулаторных условиях не приводит к положительному результату, следует рассмотреть вопрос о госпитализации больного в стационар. Существуют определенные показания для госпитализации пациента:
- наличие факторов риска (ранний возраст ребенка, пороки развития сердца, органов слуха и зрения, энцефалопатия, тяжелые аллергические заболевания, иммунодефицитные состояния),
- тяжесть клинического течения инфекции,
- эпидемические показания.
Из базисной терапии можно выделить:
- для пациентов с изолированным поражением слюнных желез рекомендуется постельный режим продолжительностью до 7 дней. При серозном менингите этот режим должен быть увеличен до 14 дней, а при орхите — до 10 дней,
- важным аспектом лечения является правильное питание. Пациента следует кормить 5–6 раз в день теплой, жидкой пищей или пюре, исключая сырые овощи и фрукты, а также фруктовые и овощные соки, жирные и острые блюда,
- для уменьшения выраженности симптомов рекомендуется полоскание полости рта 5% раствором борной кислоты или отваром ромашки после приема пищи,
- назначают сухое тепло на область пораженных слюнных желез для уменьшения выраженности дискомфорта.
Этиотропную терапию назначают при лечении пациентов с эпидемическим паротитом в тяжелой форме. Для этого применяют:
- альфа-интерферон — курс лечения составляет 7–10 дней. Доза подбирается индивидуально для каждого пациента. Детям в возрасте младше 7 лет рекомендовано по 250 000 МЕ (международных единиц) 2 раза в сутки, для детей в возрасте старше 7 лет и взрослых — по 500 000 МЕ 2 раза в сутки,
- индукторы эндогенного интерферона (например тилорон) — в первые два дня суточная доза составляет 125–250 мг, затем по 125 мг каждые 2 дня,
- инозина пранобекс — обладает иммуностимулирующей и противовирусной активностью. Дозу подбирают исходя из массы тела: для взрослых 50 мг/кг массы тела, для детей — 50–100 мг/кг массы тела. Дозу делят на 3–4 приема.
В зависимости от выраженности симптоматики и осложнений инфекции в список рекомендуемых лекарственных средств могут входить антибиотики, антипиретики, глюкокортикостероиды, растворы электролитов, витамины и другие группы препаратов.
Профилактика и прогноз эпидемического паротита

Специфическая профилактика — приоритетный и наиболее эффективный метод снижения заболеваемости и предотвращения тяжелых форм инфекции. Она проводится с помощью вакцинации от эпидемического паротита в два этапа:
- первая прививка — в 12 мес,
- ревакцинация — в 6 лет.
Вакцина содержит ослабленный живой вирус паротита в комбинации с ослабленными вирусами кори и краснухи. После вакцинации организм вырабатывает противовирусные антитела, которые препятствуют развитию инфекции приблизительно у 80% вакцинированных.
Прогноз эпидемического паротита в большинстве случаев благоприятный. Ключевое значение на него оказывают:
- лечение и уход — прогноз зависит от того, насколько хорошо ухаживают за пациентом и насколько быстро начинается лечение. Антивирусные препараты и симптоматическое лечение уменьшают проявления заболевания и снижают риск развития осложнений,
- осложнения — прогноз ухудшается, если возникают осложнения, такие как менингит, менингоэнцефалит, панкреатит, орхит, эпидидимит и другие,
- вакцинация — снижает вероятность развития тяжелых форм инфекции.