Отит у ребенка: причины, симптомы, признаки, осложнения, лечение

Отит у ребенка

Отит у детей — это группа воспалительных заболеваний среднего уха, которые начинаются стремительно и сопровождаются мучительной болью. Это наиболее распространенная детская инфекция, для лечения которой часто назначают антибиотики. Статистически 80% детей к трем годам переносили острый отит хотя бы один раз в жизни. А в последнее время заболевание встречается все чаще — за последние 20 лет число обращений к педиатру увеличилось в три раза.

Причины заболевания
Что влияет на развитие отита:
- механические повреждения – травма, неправильная чистка ушей, попадание инородного предмета в слуховой проход, в том числе использование слухового аппарата, ожог,
- аллергический ринит,
- ослабленный иммунитет,
- аденоиды,
- бактериальная и вирусная инфекция,
- неправильное кормление детей грудного возраста,
- переохлаждение — при попадании в полость уха воды, а после, длительном пребывании ребенка на холоде,
- высокая влажность,
- осложнение после ОРВИ, ангины,
- генетическая предрасположенность к ушным заболеваниям.
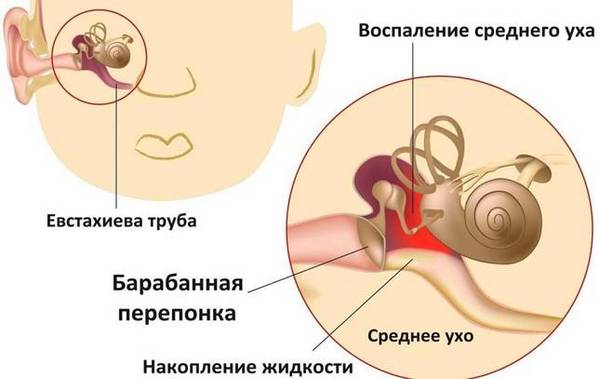
Проблема усугубляется тем, что евстахиева труба у детей короче шире, имеет меньший наклон, чем у взрослых — это облегчает проникновение инфекции. Кроме того, отсутствие изгибов позволяет бактериям и вирусам без помех проникать из носоглотки в полость среднего уха.
Классификация отита
По локализации отит делится на:
- наружный — это острая инфекция кожных покровов слухового прохода,
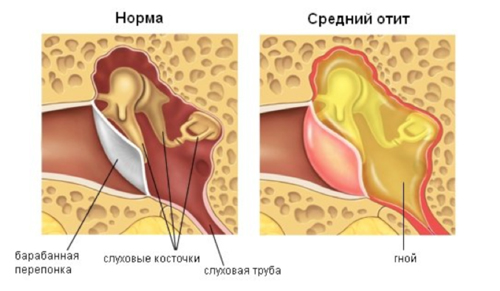
- средний — воспаление полости между барабанной перепонкой и внутренним ухом,
- внутренний (лабиринтит) — воспаление слухового и вестибулярного анализаторов (лабиринта).
По течению различают три вида отитов:
- острый,
- подострый,
- хронический.
По причине возникновения отиты делятся на:
- травматические — связаны с механическими повреждениями, ношением слухового аппарата, ожогами,
- вирусные — чаще всего становятся осложнениями вирусного заболевания (ОРВИ),
- бактериальные,
- аллергические — воспаления аллергической природы, встречаются в сочетании с бактериальной и вирусной инфекцией.
По характеру воспаления выделяют:
- катаральный отит — характеризуется отеком и покраснением тканей без гнойных выделений,
- экссудативный отит — проявляется возникновением негнойного экссудата, нарастающей тугоухостью без болевого синдрома,
- гнойный отит — опасен необратимым изменением слуха, воспаление сопровождается появлением гноя, развитием внутримозговых ослложнений.
Факторы риска развития отита у ребенка
Часто отит развивается из-за:
- генетической и наследственной предрасположенности,
- слабой иммунной системы,
- вдыхания табачного дыма,
- загрязнения воздуха.
У младенца отит может развиться, если его кормить из бутылочки, когда он лежит на спине.
Признаки и симптомы отита
Для постановки диагноза обязательна консультация с лечащим врачом ребенка. Симптомы отита уха у ребенка могут напоминать другие заболевания или проблемы со здоровьем.
Как правило, отит сопровождается сильной болью. Если заболел младенец, он потирает или дергает уши, чаще плачет, появляются проблемы со сном и суетливость. Вместе с этим часто возникают понос, срыгивания и рвота.
Больной ребенок теряет аппетит. Во время кормления из бутылочки давление в среднем ухе меняется. При глотании боль усиливается, и желание есть пропадает. Ребенок плохо спит, поскольку боль в ухе нарастает, когда он лежит.
Повышение температуры — один из самых частых симптомов. Отит может вызывать температуру от 38°C до 40°C. Статистически лихорадка наблюдается у 50% детей. Также могут наблюдаться потеря равновесия, появление жидких или слизисто-гнойных выделений из слухового прохода, снижение слуха в связи с накоплением жидкости в среднем ухе.
Возможные осложнения детского отита
Крайне важно не заниматься самолечением, и как можно скорее обратиться к врачу. Развитие осложнений обусловлено распространением инфекции в близлежащие анатомические структуры.
Без своевременного лечения могут возникнуть следующие осложнения:
- мастоидит — воспаление сосцевидного отростка височной кости,
- парез лицевого нерва,
- воспаление внутреннего уха,
- нарушение работы вестибулярного аппарата,
- тугоухость,
- внутричерепные осложнения (менингит, тромбоз сигмовидного синуса, субдуральный абсцесс головного мозга, сепсис).
Особенности отита у детей первого года жизни
Острый отит — одна из наиболее распространенных инфекций в детском возрасте. Без нужного лечения он может привести к необходимости хирургического вмешательства ухудшению слуха и развитию нарушений речи.
Отит может возникать в любом возрасте, но чаще им болеют маленькие дети и младенцы. Это происходит из-за незрелого иммунитета, снижения уровня материнских антител и дисфункции евстахиевой трубы.
Немаловажную роль в патогенезе отита играет анатомическое строение уха. Тонкие стенки барабанной полости, в некоторых локациях представленные соединительной тканью, миксоидная ткань, представляющая собой питательную среду для микроорганизмов, слабо работающая мышца, поднимающая небную занавеску, небольшая длина и значительная ширина евстахиевой среды — все эти факторы благоприятствуют распространению инфекции.
Не рекомендуется кормить ребенка из бутылочки, когда он лежит на спине — молоко может попасть из глотки в барабанную полость и спровоцировать воспалительный процесс. Слуховая труба окончательно формируется к семи годам, и риск заболеть отитом у детей сильно снижается.
Диагностика отита уха у ребенка
Крайне важно, чтобы диагностические процедуры проводил врач-отоларинголог. В первую очередь доктор выслушает жалобы, уточнит информацию о продолжительности симптомов, наличия аллергии и сопутствующих заболеваний.
Для осмотра слухового прохода проводится отоскопия, с помощью нее также можно оценить целостность барабанной перепонки ребенка. Принцип работы пневматического отоскопа заключается в том, что инструмент дует легким потоком воздуха на барабанную перепонку. Если она не двигается, вероятно, за ней скопилась жидкость.
Существуют и другие методы диагностики, чаще всего их назначают при подтвержденном диагнозе:
- аудиометрия — для оценки остроты слуха,
- компьютерная томография — для визуализации височной кости и предупреждения поражения ее структур (при гнойном отите),
- посев отделяемого из слухового прохода — для выявления типа возбудителя инфекции и спектра чувствительности к антибиотикам.
Методы лечения
При наружном отите назначается консервативное лечение: введение турунд, пропитанных согревающим раствором, теплые компрессы, инфракрасное облучение. Далее ушную раковину обрабатывают антисептиком.
При среднем отите больному назначают лечебные капли, а для снятия болевого синдрома — НПВС и анальгетики. Если отит сочетается с аллергическим заболеванием, к терапии подключают антигистаминные препараты. Системная терапия проводится чаще всего цефалоспоринами, макролидами. Бактериологический анализ содержимого из среднего уха помогает назначить верный антибиотик.
При таких симптомах, как гноестечение, длительная лихорадка с высокой температурой и сильная боль назначается парацентез с промыванием слухового прохода антисептиками. Когда острый период останется позади, врач направит малыша на такие реабилитационные процедуры, как продувание ушей по Политцеру, пневмомассаж, физиопроцедуры, лазеротерапия и электрофорез.
Лечение хронического отита требует комплексного подхода.
Прогноз и профилактика болезни
При своевременном лечении и выполнении рекомендаций врача прогноз заболевания чаще положительный, но есть опасность рецидива среднего отита. Первое, на что стоит обратить внимание — стойкое снижение слуха у детей. Этот фактор влияет на интеллектуальное развитие и формирование речи. Ребенка в таком случае нужно направить на аудиологическую диагностику. Помимо этого, рецидивирующий средний отит может привести к хроническому среднему отиту.
Что можно предпринять, чтобы ребенок не заболел:
- Не курить. Пассивное курение увеличивает вероятность возникновения отита. Убедитесь, что никто не курит дома или в машине, особенно в присутствии детей, или в вашем детском саду.
- Контролировать аллергические реакции. Воспаление слизистой, вызванное аллергией, может блокировать евстахиеву трубу и повышать вероятность возникновения отита.
- Беречь от простуды. Постарайтесь защитить ребенка от простудных заболеваний в течение первого года жизни — большинство ушных инфекций начинаются именно с ОРВИ. Не делитесь игрушками, едой, чашками для питья или посудой с другими детьми и часто мойте руки.
- Кормить ребенка грудью. Грудное вскармливание рекомендуется в течение первых 6–12 месяцев жизни. Антитела в грудном молоке укрепят иммунитет малыша.
- Кормить ребенка в вертикальном положении. При кормлении постарайтесь держать ребенка так, чтобы его голова располагалась выше живота. Лучше не разрешать младенцу держать свою бутылочку самому — это также может привести к попаданию молока в полость среднего уха.
- Следить за дыханием через рот или храпом. Эти процессы могут быть вызваны увеличенными аденоидами.
- Сделать прививки. Старайтесь прививать ребенка по графику, в том числе ежегодно делать прививку от гриппа детям в возрасте 6 месяцев и старше.